病院の活動_診療支援部門
(P134-143)
診療支援部門
副院長・RMQC室長 坪佐恭宏
![]() RMQC室(医療の質・安全管理室)のあゆみ
RMQC室(医療の質・安全管理室)のあゆみ
RM・QC室は、2004年4月に医療安全管理を担うRM(Risk Management)室とQC(Quality Control)室の併合により設置されました。今日では、医療安全と医療の質を管理する部署を置いている病院が増えていますが、当時は、こうした体制を整備する病院はほとんどありませんでした。RM・QC室は、医療安全対策と同時に、最善の医療の提供に向けた医療の質保証に積極的に取り組むための要として重要な役割を担いました。
2002年4月から開院(9月)までの準備機関には、RMQC室担当副院長、RM室長・QC室長(看護師2名)、保険会社からのコンサルティング1名の4名が配属され、医療安全・医療の質部門の基本方針、組織、報告システム、医療安全対策マニュアル、医療安全教育プログラムを整備しました。
QCの取り組みは、患者・家族や職員から意見を収集し検討・改善を図るため、ご意見箱、各種意見報告システム、日報報告システムの三つのシステムをイントラネットで構築し、ほぼ開院と同時に運用を開始しました。これらのシステムにより収集された意見・提案は最高意思決定機関である管理会議(経営戦略会議)に諮られ、回答はすべての職員に周知されています。
RMの取り組みとして、イントラネット上にインシデント・アクシデント報告システムを構築しました。また、重大事故発生時の対応フローや転倒転落などの起こりやすい事故、感染対策までの必要最低限の情報をまとめ、常に携帯する『医療安全ポケットマニュアル』を作成しました。このような医療安全管理システムを構築したことにより、職員からのインシデント・アクシデントの報告件数は徐々に増加し、報告をすることによる安全意識が浸透していきました。そのほかにも暴言暴力報告、M&M(Morbidity Mortality)カンファレンス報告などの報告体制を整え、報告しやすいシステムが構築されていきました。
2006年度診療報酬改定で医療安全対策加算が新設され、「医療安全対策に係る専門の教育を受けた看護師、薬剤師等を医療安全管理者として専従で配置している」ことが要件とされたことを受け、研修を受けた薬剤師1名を配置しました。
2015年に施行された医療事故調査制度はRMQC室にとって大きな転換点でした。
この制度は、医療事故が発生した医療機関において院内調査を行い、その調査報告を民間の第三者機関(医療事故調査・支援センター)が収集・分析することで再発防止につなげるための調査の仕組み等を医療法に位置づけ、医療の安全を確保するというものです。この制度施行に伴い、重大な医療事故が発生した場合、速やかな院内調査を実施し医療事故調査委員会の開催要件を満たすかどうかを検討していますが、2022年までに本制度により医療事故調査を施行し医療事故・支援センターに報告した事例は10件ありました。
2016年には特定機能病院の承認要件に「医療安全管理者の配置、専従の医師、薬剤師及び看護師の医療安全管理部門への配置、監査委員会による外部監査等の項目が必須」となり、 RMQC室には専従医師だけではなく専任の医師もメンバーに加わるとともに、その役割がさらに重要なものとなりました。また同年に厚生労働省からの「高難度新規医療技術・未承認新規医療品等にかかる告示・通知」を受け、RMQC室を中心に手術室と協力して高難度新規医療技術の導入に係る審査を施行し、これまでに12件の高難度新規医療技術が導入されました。
2018年10月に日本医療機能評価機構による病院機能評価を受審した結果、医療安全管理に係る項目は高く評価され、特定機能病院としての機能を維持して現在に至ります。
![]() 現在の状況
現在の状況
RMとQCが一元管理され二つの機能が有機的に働いているRMQC室は、2022年現在、医師5 名(専従1名、専任1名、兼任3名)、看護師3名(専従2名、兼任1名)、薬剤師4名(専従2名、兼任2名)、技師1名(兼任)、事務5名のメンバーで運営しています。
2021年度のそれぞれの報告システムの件数は、インシデント・アクシデント報告5,236件(事案としては4,952件)、続発症報告102件、患者さんやご家族・職員からの意見システム420件(ご意見箱240件・各種意見21件・日報159件)と非常に多くの案件を取り扱いました。インシデント・アクシデント報告に対しては、原因や改善策および対応について、各部門のリスクマネージャーと連携して検討しています。その結果を毎月、各部門へ還元し医療安全意識の向上を目指しています。また重要な続発症の場合はM&Mカンファレンスを関係する多職種で行い振り返りを行っています。ご意見箱への投書、手紙、infoメールへのご意見には手紙やメールで回答し、匿名の場合は誰もが閲覧できる「ご意見いろいろ集」へ回答します。そのほか、日報や各種意見として職員からの意見も収集し、RMQC室が対応しています。インシデント・アクシデントや各種ご意見の対応結果は、毎日開かれる病院幹部会議へ報告し、月1回のRMQC委員会でも周知しています。医療安全研修会は、医療安全知識と医療安全文化の定着を目標に年2回実施しています。
![]() 未来に向けて
未来に向けて
医療事故の原因には様々なものがありますが、ヒューマンエラーが中心です。医療行為は機械やロボットやコンピュータだけで行われるものではなく、必ず人の思考と行動で行われるものです。しかし「人は間違えるもの」であり完ぺきではないので一定頻度で間違いを起こすものです。例え医学が発展し、精密な医療機器や人工知能が医療に使用されても最終的には人が判断し手を動かすことを考えれば、未来においても医療安全文化が定着した医療を目指すべきであり、そのためのあらゆる努力を継続しつつ静岡がんセンターの患者に学ぶ姿勢を大切にしたいと考えております。
副院長・感染対策室長 石田裕二
![]() 感染対策室のあゆみ
感染対策室のあゆみ
静岡がんセンターの感染症対策は、膨大な感染症対策マニュアルの作成など、開設前の準備段階から始まりました。当時は感染管理に対する新たな取り組みでしたが、時の経過とともに施設の標準的な取り組みとして管理することが職員に周知されていきました。しかし感染症を専門的な業務として実施する医師は不在で、米国で活躍されていた医師を招聘しました。初代の感染症内科部長、大曲貴夫(現国立国際医療研究センター 国際感染症センター長)です。同医師は、がんセンター感染症内科そして感染症管理の基盤を作り、その後多くの若手医師を世に送り出す成果につながっています。具体的には、感染症内科として、各診療科からのコンサルテーションに対応するという専門医として医療を行うのみならず、感染症対策に関しての職員の教育、支援、体制づくりなどの組織的な基盤を作り上げました。がん専門病院として、いかに感染症の管理が重要であるかということを高い知識と適切な実践で、病院全体に周知させていったのです。この大切な歴史はその後、感染症内科部長倉井華子に継承され、感染症内科の多くの医師に引き継がれています。
さらに感染症内科としてのコンサルテーションを中心とした医療行為と病院の感染症対策という大きな二つの柱を支えてきた感染症内科および感染症専門看護師などのチームは、2014年度には感染対策室を作るまでに至りました。医療安全の体制のために、病院長直属のRMQC室が設置されていたため、医療安全と同様に病院全体を把握し管理するための組織として感染対策室が設置されたのです。2018年度に、安井副院長を初代感染対策室長(兼任)として、副室長 堤直之医師(ICD: Infection Control Doctor)、野田幸世看護師(ICN: Infection Control Nurse)の 3名で立ち上がりました。病院長直属の事務局を含めた病院管理と感染症の専門家による感染対策が、適切に融合して、病院全体の感染対策の質の向上が図れるようになりました。
![]() 現在の状況
現在の状況
病院全体の感染対策の中心的役割を担っています。リスクマネージメントの観点からRMQC 室との連携も図っています。室長は院内感染対策委員会委員長を兼任して、感染症の専門家の意見と病院の管理上の意見を適切に融合することに努めています。副室長は、ICT(Infection Control Team )のチームリーダーとして、チームを牽引しています。ICTは、感染症内科医師、各科医師、看護師、薬剤師、臨床検査技師、事務官などからなる多職種連携チームです。活動内容は、基本的には院内感染対策マニュアルに定めていますが、特にサーベイランスは感染対策室の構成メンバーが中心となって行っています。副室長の医師は感染症内科を兼務し感染対策と感染症診療の連携を図り、必要時は幹部会議に出席し感染対策についての報告、進言を行っています。
またRMQC室との連携を図り感染対策を含めた医療安全や併設保育所の感染対策にも貢献しています。管理棟4階に活動拠点として対策本部を据え、感染症対策を病院内に周知させ、病院全体での感染症対策の質の向上に日夜取り組んでいます。
新型コロナ感染症(COVID19)対策では、感染症に罹患した患者さんの治療は感染症内科を中心として診療を行っていますが、予防、感染管理、職員への教育など幅広い感染症対策については、病院長の管理下、感染対策室長と多くの他職種による連携で、がん患者さんの安全と安心を確保するために、より良い管理を心がけています。2022年度には、クラスターの発生など厳しい状況も経験しましたが、これらを通じて感染対策室は、より強固な組織に成長している面があります。
![]() 未来に向けて
未来に向けて
医療の基本となる感染症の管理は、がん診療においてもその重要性は変わりません。医療の高度化が進む中、感染症も様々な形で新たな対策が要求されます。抗生剤への多剤耐性菌の出現、新型コロナウイルス感染症などのような新興感染症対策、様々な法規制への対応など、時代の変化に適切に、柔軟に対応することが求められています。感染症内科医師や専門看護師の高度な知識と技術が、感染症管理という病院組織としての活動の中で、よりよく生かされる組織を目指しています。感染症の管理は、職員や患者さんに規則を設け、それに従っていただくといった、時には相手の自由を制限するなどの重大な決断をせざるを得ないことがあります。こうした決断の必要性や重要性を適切に説明し、納得していただく努力を続け、病院で治療する患者さんと職員全てが、安全で過ごしやすい病院となるように感染症管理を行うことを目標にします。
副院長・診療情報管理室長 寺島雅典/主査 望月美里
![]() 診療情報管理室のあゆみ
診療情報管理室のあゆみ
診療情報管理室は、診療情報を適切に管理・点検し、提供した医療内容の検証・評価を行うことを目的として設置され、開院時にスタートしました。開院当初は診療情報管理士1名を配置し、退院時要約の点検と同意書類の管理を中心に行っていました。
2005年4月に院内がん登録を導入するため、診療情報管理士3名体制となりました。院内がん登録により、静岡がんセンターのがん医療に関する情報が得られるようになり、罹患数・進行度・生存率など、様々な統計の情報公開が可能となりました。
2008年4月には診療情報管理士4名体制となり、診療情報の記録の質向上を目的として、不備・不足・不整合を解消できるように、点検・指導を始めました。
2011年4月からは毎年2名の多職種レジデント(研修生)の受け入れを開始し、診療情報管理士業務の基礎から実践、がん登録の教育にも注力するようになりました。
2015年4月からはカルテ監査を取り入れ、初回入院患者を対象とした1次監査の実施、その結果のフィードバックと改善活動により、多職種での2次監査へと発展させました。
2021年1月からは、医療安全部門であるRMQC室と連携し、診療情報事故(診療情報の漏洩・紛失・取り違え)の収集および分析を行い、PDCAサイクルを意識した改善活動に取り組み、患者さんの安全と医療の質の担保に貢献しています。
![]() 現在の状況
現在の状況
2022年12月現在、診療情報管理士9名を含む職員26名体制で、全ての患者において、適切な記録を保つための多様な業務を行っています。
カルテ監査では、年間約16,000件の入院記録の簡易的な点検(量的監査)を行い、その中から年間約1,000件を抜粋してより詳細な記録の監査(質的監査)を実施し、さらに多職種(医師・看護師・薬剤師・MSW・事務・管理士)による質的監査を年間150件行っています。量的監査、質的監査により、記録の問題点を把握することが可能となり、改善に向けた対策の立案と改善状況の把握を通して、適切な記録の維持・向上に努めています。
カルテ開示では、年間約70名に対して実施し、希望に応じた診療情報の開示を積極的に行うことで、医師と患者さん・ご家族の信頼関係の向上に役立っています。
院内がん登録では、実務者認定試験に合格した専従6名の職員により、標準登録様式に沿った登録を行っています。登録している患者数が静岡県内では最も多い施設であるにも関わらず、予後判明率が95%と極めて高く、信頼性の高い生存率を算出できています。
![]() 未来に向けて
未来に向けて
今後、診療情報管理室は、医療安全に関する院内における業務のみならず、在宅医療・介護の連携に伴う横方向への業務の拡大が進むと思われます。先を見据えた診療情報の電子化促進(e 文書法、HL7 FHIR規約への対応など)や、国際疾病分類(ICD-11)改訂内容の検証活動へ参加を行うなど、診療情報管理の発展・普及を目指し、これからも患者中心の医療の実現と質の高い安心・安全の医療が継続できるよう尽力してまいります。
室長 阿部義明/技師長代理 梁瀬博文
![]() 血液管理室のあゆみ
血液管理室のあゆみ
血液管理室は輸血を安全に行うことを目的に設置されました。輸血関連の検査および、血液製剤の発注・管理・払い出しのほか、末梢血幹細胞採取などの業務を行っています。2012年4月からは特定生物由来製剤の一括管理をはじめ委員会で適正使用について、討議を行うようになりました。さらに他部署の協力のもと2015年7月から病院職員による当直を開始し、夜間休日の輸血製剤の依頼に対応しています。今後も輸血療法に関し、適正化と安全について配慮していきます。
![]() 現在の状況
現在の状況
静岡がんセンターで扱う特定生物由来製品である血液製剤を管理しています。品質を良好に保った状態で、安全性の高い血液製剤を患者さんに届けるための部署として、医師2名(1名兼務)、臨床検査技師4名のスタッフで運営しています。輸血管理のスペシャリストとして輸血認定医師1名、認定輸血検査技師2名の輸血管理の専門資格を有するスタッフが在籍しており、血液製剤管理、輸血関連検査の知識・技能を高いレベルで保持、発揮しています。静岡がんセンターは全国有数のがん専門医療機関です。がん治療のために様々な新薬が登場し治療に用いられ、当院においてもそれら治療薬を使用しています。その中には、輸血検査に影響をもたらすものもあり、そのような薬剤が使用されている場合、特殊な手法を用いた検査が必要となります。このようなケースにおいても、高い技量を持ったスタッフがその検査に対応し、臨床現場において、安全に輸血療法が実施できるように努めています。また、血液がんの治療のために、移植医療に関わる造血幹細胞採取・移植・管理業務も行っています。造血幹細胞は、適切に管理できていなければ、移植医療に大きな影響を及ぼします。これらの品質・安全性の管理も重要な業務であり、血液製剤の管理業務と共に、適切な製剤管理の維持に努めていきたいと考えています。
![]() 未来に向けて
未来に向けて
輸血療法、造血幹細胞移植療法に関わる製剤管理をこれまで行ってきていますが、最近では、細胞治療製剤の開発も進んでおり、すでに製品化しているものもあります。また、iPS細胞を使用した人工血小板製剤の開発等も進められており、輸血療法を含めた細胞治療分野において、変革の時を迎える可能性を秘めています。それらの登場にも対応できるよう、専門知識を有する医師、専門技術をもつ臨床検査技師を育て、日々最新の細胞治療に対応できる部署であるべく、業務能力の向上に努めていきます。
センター長 坂本 純
![]() 臨床研究支援センターのあゆみ
臨床研究支援センターのあゆみ
静岡がんセンター 10周年当時の目標として「研究者が企画・立案・実施をするというような、あらゆるフェーズにおいて支援していけるような、治験管理室という名前にとどまらず、臨床研究のような大きな組織に発展させていくことを目標に、この10年を進んでまいりたいと思います(静岡がんセンター 10周年記念の際の治験管理室のスピーチの記録より)」がありました。その後10年経過した現状において、組織の発展という目標は到達しています。一方、10年前にも課題として「何を置いても人員の確保、それから能力の高いスタッフの、そしてモチベーションの高いスタッフの教育・育成」ということが述べられていましたが、これらは今でも継続的な課題となっています。
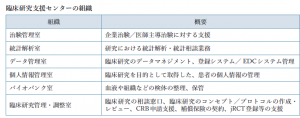
臨床研究支援センターは、2015年4月1日より運用が開始されています。臨床研究支援センターは、静岡がんセンターの医師が研究代表者となる多施設臨床研究をはじめ、研究活動をより活発に実施できるよう、それまで病院内に個別に設置していた治験管理室、バイオバンク室を中心に組織を改編し、研究の企画・立案から実施準備、倫理審査、データマネジメントなどの一連のプロセスを包括的に支援する組織として設置されました。
2019年9月1日よりセンター長が専任化し、2020年10月に現在の体制に組織を改編しています。臨床研究管理・調整室が、臨床研究に関する支援の一元的な相談窓口となっています。
![]() 現在の状況
現在の状況
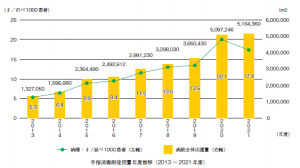
静岡がんセンターは、質の高い臨床研究の実施を目指しています。最近の臨床研究の実績を見ますと、ここ数年において年々、静岡がんセンターの臨床研究の実績が上がってきています。
厚生労働省が臨床研究の登録・公表のために設置している臨床研究データベース「jRCT(JapanRegistryofClinicalTrials)」で、公表されている臨床研究の施設毎の件数を見ると、2022 年10月末現在、静岡がんセンターは全国で19番目に件数が多く、静岡がんセンターよりも件数が多いのは全て大学病院でした。
静岡がんセンターは2020年4月に「がんゲノム医療中核拠点病院」の指定を受けています。
「がんゲノム医療中核拠点病院」には「新規の治験等を、申請時点よりさかのぼって、過去3年の間に、主導的に複数件実施した実績があること」といった臨床研究に関する指定要件も定められています。
また、がんゲノム医療中核拠点病院は「臨床研究中核病院」であることが望ましいとされています。臨床研究中核病院は、日本発の革新的な医薬品や医療機器の開発に必要となる質の高い臨床研究や治験を推進するため、医療法上に位置付けられた国際水準の臨床研究や医師主導治験の中心的役割を担う病院として厚生労働省が承認した病院で、現在14の病院が承認されています。
「がんゲノム医療中核拠点病院」として、現在12病院が指定されていますが、そのうち臨床研究中核病院ではない病院は静岡がんセンターのみです(臨床研究中核病院14病院のうち3病院はゲノム医療中核拠点病院ではありません)。
がんゲノム医療中核拠点病院の指定を受けているということは、静岡がんセンターが実施している臨床研究について一定の評価がなされたものと考えられますが、今後とも、医師主導治験等について臨床研究中核病院に並ぶような実績を上げていくことが必要となっています。
![]() 未来に向けて
未来に向けて
静岡がんセンター研究所の研究成果を臨床研究に結び付けるための検討も積極的に行っていきます。また、臨床研究をしっかりと支援できる人材の確保・育成に努めていくことが必要となっています。
静岡がんセンターは、患者さんの視点を重視することを基本理念としています。臨床研究においても、患者さんの役に立つ成果を得るべく、質の高い臨床研究の実施に向けて注力しているところであり、今後ともその方向で臨床研究支援センターは臨床研究を支援していきます。
副院長・ゲノム医療推進部長 安井博史
ゲノム医療推進部は、ゲノム医療支援室と遺伝カウンセリング室の2部門から構成される部門で、当院は国内でがんゲノム医療が開始される前年、2018年夏に開設されました。ゲノム医療支援室は、がん遺伝子パネル検査から得られた結果を元に患者の治療に紐づけを行う役割を、遺伝カウンセリング室は、家族歴や既往歴やゲノム医療などで認められた遺伝子バリアントに基づいて遺伝カウンセリング・遺伝学的検査を行う役割を担っています。
![]() ゲノム医療支援室のあゆみ
ゲノム医療支援室のあゆみ
ゲノム医療支援室長 釼持広知
当院では、2014年からHOPEという包括的ながん遺伝子解析のプロジェクトが開始されており、がん遺伝子に対する基礎的な知識はあったものの、ゲノム医療支援室の開設はゼロからのスタートであり、まさにスタッフも誰もいない状態でした。プロジェクトHOPEの会議に参加することから始まり、聞き慣れない専門用語に触れる機会を得、少し耳慣れたころには、1年が経過し、2019年6月に保険診療としてのがん遺伝子パネル検査が開始されることとなり、当院におけるがん遺伝子パネル検査のシステム構築に関わりました。当初は専門用語も分からない中、多くの検査実施に携わり、がんゲノム医療について学びながら当室のスタッフは日々成長してきました。これらの努力もあり、2019年10月にがんゲノム医療拠点病院、2020年4月にはがんゲノム医療中核拠点病院に当院が指定され、がん遺伝子パネル検査を提出するだけでなく、結果の解釈から、推奨される治療の決定、患者さんに返却するレポートの作成までを行うエキスパートパネル(がん遺伝子パネル検査の結果解釈を行う検討会)を担う立場となりました。当室は研究所の先生、病理医、腫瘍内科医、遺伝専門医、遺伝カウンセラー、がんゲノム医療コーディネーターなど多くの職種の関わりが必要で、昨今のがん遺伝子検査の件数の増加から指数関数的に業務が増えてきています。
![]() ゲノム医療支援室の現在の状況
ゲノム医療支援室の現在の状況
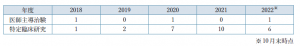
当院で実施した、がん遺伝子パネル検査の件数は2019年度が94件、2020年度が194件、2021 年度は231件と年々増加しています。また、前述のエキスパートパネルは当院だけでなく、静岡県内のがんゲノム医療連携病院で実施されたがん遺伝子パネル検査結果の検討も行っているため、検討件数は2019年度が55件、2020年度が247件、2021年度は390件とこちらも増加しています。
![]() ゲノム医療支援室の未来に向けて
ゲノム医療支援室の未来に向けて
がんゲノム医療は、検査だけでなく、検査結果をもとに治療を患者さんに届けることで完結します。このため、がん遺伝子パネル検査を受けた患者さんに届けられる薬剤を増やすことが急務です。また、現在はがん遺伝子パネル検査を受けられる患者さんの条件は厳しく、また施設もがんゲノム関連病院に限られていますが、どこの施設でも受けられるシステム構築が重要ですし、各医療者が結果を解釈できる時代が来るよう、今後も当室は取り組んでいくつもりです。
![]() 遺伝カウンセリング室のあゆみ
遺伝カウンセリング室のあゆみ
遺伝カウンセリング室長 松林宏行
遺伝カウンセリング室は、2018年開設当初は遺伝性腫瘍ではないかと悩まれる患者や家族、コンパニオン診断やBRACAnalysis®などの遺伝子検査で遺伝性腫瘍の疑いが持たれたがん症例、PARP阻害剤等の治験対象症例、そしてプロジェクトHOPEで二次的所見を認めた症例を主な対象としていました。その後、2019年にがんゲノム医療が保険収載され、対象とする遺伝子の幅が広がっただけではなく、東海地区のがんゲノム医療中核拠点病院として、拠点病院と連携しがん患者やその血縁者に対する遺伝医療に携わってきました。
![]() 遺伝カウンセリング室の現在の状況
遺伝カウンセリング室の現在の状況
静岡がんセンターの遺伝外来では、家族歴や既往歴やゲノム医療などで認められた遺伝子バリアントに基づいて遺伝カウンセリング・遺伝学的検査を行い、遺伝子バリアントに応じたサーベイランスや治療を各診療科と共同で行ってきました。患者や家族の考えを尊重し、自立的な意思決定を手助けする立場でカウンセリングすることを基本的なスタンスとして、各診療科とうまく連携し受診者の負担を少しでも軽減することを心がけてきました。臨床医療の中で最も多い遺伝性腫瘍はリンチ症候群と遺伝性乳癌卵巣癌(HBOC)ですが、それらの診断に関与するマイクロサテライト不安定性(MSI)とBRACA®(生殖細胞系列BRCA1/2検査)の検査症例数は2018 年から2021年にかけて着実に増加し、遺伝カウンセリングはコロナ禍の影響はあるものの年間500件程度で推移してきました。遺伝性腫瘍症例も年々増加している状況です。
![]() 遺伝カウンセリング室の未来に向けて
遺伝カウンセリング室の未来に向けて
がんゲノム医療の遺伝医療には沢山の課題があります。第一に、遺伝医療の中で保険収載されている部分がごく一部に留まっていること、特に未発症バリアント保有者に対する医療のほとんど全てが自費診療です。その他にも、進行期のがん症例がカウンセリング対象となること、稀な遺伝性症候群ではガイドラインが構築されていないこと、遺伝子バリアントの病原性評価にまだ曖昧な判定(VUS)が多いこと、海外と日本では同じバリアントでも評価に差がみられることがあること、開示対象遺伝子には遺伝性腫瘍だけでなく遺伝性循環器疾患や代謝異常症などがあり院外の専門機関との連携が必要になることなど、今後長い年月をかけて多くの課題をクリアして行かなければなりません。これらは一施設の努力だけではどうにもならないものばかりです。静岡がんセンター遺伝カウンセリング室は国内の多施設、必要であれば海外の施設とも共同し、積極的にこれらの課題に取り組んでいくつもりです。