病院の活動_診療科
(P71-118)
診療科
部長 林 央周
![]() 脳神経外科のあゆみ
脳神経外科のあゆみ
開院時は、がん医療における脳神経外科の役割はまだ確立していませんでした。しかし、中洲庸子前部長を中心に、志を高く持ち、技術も知識も最先端のものを取り入れながら脳腫瘍治療に取り組みました。脳腫瘍手術は院内各部署からの応援を受けて徐々に実績を積み上げ、開院10 年後の2010年代の手術件数は年間130例に到達しました。手術治療の内訳は現在でも大きな変化はなく、髄膜腫・下垂体腺腫などの良性腫瘍、神経膠腫に代表される悪性原発性脳腫瘍、各種がんからの転移性脳腫瘍であり、それぞれが3分の1程度の割合です。
転移性脳腫瘍は成人がん患者の10 〜 20%に発生するとされ、原発性脳腫瘍の10倍の頻度とされています。近年は分子標的治療薬や免疫チェックポイント阻害薬の導入などによって、原発がんの生存期間が延長したことから、転移性脳腫瘍の発生頻度はますます増加して、その治療はがん医療において重要な臨床課題の一つとなっています。
2011年4月、転移性脳腫瘍治療に積極的に取り組む国内の複数の施設とワークショップを立ち上げ、転移性脳腫瘍データベースの作成に取り組みました。特に子宮がんや肉腫などを原発がんとする発生頻度の低い脳転移の治療成績に関する共同研究を主導し、研究成果を国内外の学会で発表するとともに、英語論文で発表しています。また、日本脳腫瘍学会による転移性脳腫瘍治療ガイドラインの作成に参加して2016年の上梓に貢献しました。さらに転移性脳腫瘍に対する手術治療に関する講演を脳神経外科生涯教育の場である脳神経外科コングレスで発表して、安全で効果的な開頭手術手技の確立に寄与してきました。
![]() 現在の状況
現在の状況
現在のスタッフは3名で、それぞれ頭蓋底外科(林央周)、転移性脳腫瘍(三矢幸一)、悪性神経膠腫(出口彰一)を専門領域としています。2020年に名古屋大学脳神経外科学教室から専攻医1名を派遣していただき、計4名で診療に従事しています。手術件数は2020年以降増加して、2021年には年間180例に到達しました。要因は静岡県東部の脳神経外科施設からの脳腫瘍手術症例の紹介が増えたこと、院内各科からの転移性脳腫瘍症例のコンサルトが増えたことなどが挙げられます。脳腫瘍診断・治療には欠かせない画像診断科や麻酔科・手術室・GICUスタッフの協力が大きな推進力となったことは特筆すべきことと考えます。
脳腫瘍はその発生部位によって、完全摘出可能な場合と麻痺や言語機能障害等の神経学的後遺症を回避するために腫瘍を意図的に残存させざるを得ない場合があります。特に後者のような手術では可能な限り腫瘍を摘出するとともに、患者さんのADLを低下させない安全性の高い手術戦略が必要になります。このような手術戦略の実現のために、2009年に光学式手術ナビゲーションシステム、2018年に術中CT撮影装置などの高精度な手術支援機器を導入しました。また悪性神経膠腫の手術では、術中蛍光診断の導入による摘出度向上の試みや、摘出腔に直接投与する抗がん剤の導入によって、さらなる治療成績の向上を目指しています。手術摘出が必要な比較的大型の転移性脳腫瘍に対する治療は開頭手術による腫瘍摘出とそれに続く全脳照射が一般的に行われてきました。一方で、全脳照射後に発生する遅発性認知機能低下が、特に原発がんの生存期間延長に伴って問題視されるようになったため、2000年代に入ると開頭術後の全脳照射を回避する臨床試験が行われ、定位放射線治療の応用が進歩してきました。2022年、当科は先述の転移性脳腫瘍ワークショップのメンバーらとともに、開頭手術前に定位放射線治療を行って局所・遠隔制御を向上させることを目的とした特定臨床研究を立ち上げました。世界に発信できる画期的な研究成果が得られることを確信しています。
頭蓋底部に発生した鼻・副鼻腔がんに対する頭蓋底腫瘍切除・再建術は、頭頸部外科・形成外科・脳神経外科が協力して行う難易度が非常に高い手術手技であり、国内で施行される施設は限定的です。しかしながら、放射線治療や抗がん剤治療後の再発症例では最後の治療手段であり、その重要性は非常に高いものです。静岡がんセンターでは2004年からこの頭蓋底手術を開始しました。現在の年間の症例数は5 〜 6件ですが、専門施設として高度な手術手技を継続的に維持できるように研鑽を積んでいます。
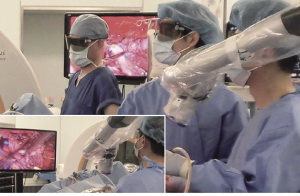 |
|
Exoscope(外視鏡)を用いた脳腫瘍手術。 三次元モニター 用のゴーグルを装着し大型モニターを見ながら手術を行う |
![]() 未来に向けて
未来に向けて
当科では最先端の知識に裏付けられた高度な技術を駆使して、安全・確実な脳腫瘍手術を実践することを心掛けてきました。近年、光学技術の進歩に伴って、従来の手術用顕微鏡を大きく凌駕した高精細な手術視野が得られるexoscopeが開発されました。そこで2022年にこのexoscope を導入して、三次元大型モニターを見ながら行う手術を開始しました。今後、この新しい手術法に習熟することによって、腫瘍境界の剥離操作や周辺脳組織・神経・血管などの重要構造の把握が確実なものとなり、脳腫瘍手術の安全・確実性がさらに向上することが見込まれます。また、これまで顕微鏡下に行っていた下垂体手術も、低侵襲・高精細化を目指して経鼻内視鏡手術への移行を目指して修練を重ねています。近日中に国内で開始される見込みである悪性神経膠腫に対するウィルス治療も静岡県内ではいち早く導入する予定で準備しています。
今後も静岡県における脳腫瘍医療の中心として、最先端知識の習得と技術の獲得・修練を怠らずに、患者さんに最適な脳腫瘍治療を提供できるように精進してまいります。
部長 向川卓志
![]() 頭頸部外科のあゆみ
頭頸部外科のあゆみ
頭頸部とは鎖骨より上で脳より下の顔や首における多臓器の複合体で構成されます。具体的には鼻・副鼻腔/口腔/咽頭/喉頭/唾液腺/甲状腺を含みこれらの臓器に生じる悪性腫瘍を頭頸部がんと総称します。頭頸部は呼吸、嚥下、咀嚼、発声といった生活していく上で重要な機能を担っており、頭頸部がんの治療ではこれらの機能障害を最小限にとどめる必要があります。2002 年9月の診療開始以来、当科は多職種チーム医療による様々な取り組みによって治療後の機能障害を限りなく少なくかつ、質の高い医療を患者さんに提供できるように努めてきました。頭頸部がん治療と密接に関わっている歯科口腔外科やリハビリテーション科との連携や疼痛低減・支持療法を通じた緩和ケア実践といった、静岡がんセンター全体でも取り組んでいる多部門協働プロジェクトもその一環です。時代の変遷とともに、従来行ってきた拡大切除や画一的な抗がん剤治療から、機能温存を目的とした再建手術、高解像度内視鏡やロボット支援下での低侵襲手術、遺伝子パネルを用いた個別化医療、より副作用の少ない最新鋭の放射線治療の提案など、頭頸部がん専門チームの一員として最先端でかつ最良の治療法を患者さんに提示し責務を果たしています。その結果として頭頸部領域で代表的な喉頭・下咽頭がんは、StageⅠ−Ⅱの早期がんで約 95%、StageⅢ−Ⅳでは約75%の5年生存率が得られています。2021年には年間485件の手術治療を行い、これは日本の代表的ながん専門施設の中で5指に入るものでした。このような実績から日本臨床腫瘍研究グループ(JCOG)においては、頭頸部がんグループの重要な拠点施設として数多くの前向き臨床研究に参画し、手術手技研究会での講演や、全国学会でのシンポジウムなどを通じて、静岡がんセンター発の高度な医療を積極的に国内外へ発信するに至っています。
![]() 現在の状況
現在の状況
静岡がんセンター頭頸部外科では、スタッフ4名、チーフレジデント3名、レジデント1名の計8名体制で日々の診療に携わっています(2022年12月現在)。外来診療では平日毎日新規の患者さんを受け入れており、再来の患者さんも併せて月水木は1診、火金は3診体制で1週間あたり平均約250人の患者さんの診療にあたっています。入院は頭頸部外科診療に専門性を発揮できるよう6階西病棟を中心とし、患者さんの診察・処置・看護・リハビリテーション等を集約し、治療中の療養を部門横断的にサポートできるよう機能しています。また1週間の中で複数回の頭頸部外科科内カンファレンスを開催することにより、常に科全体として患者さん個々の治療を全てのスタッフが把握できるようにしています。診療スタッフには静岡県内はもとより、全国各地から高い志をもって静岡がんセンターに転じた人もいます。静岡がんセンターオリジナルの良い点と全国各施設の良い点を高いレベルで融合させることで、あらゆる面で患者さんにとってより良い医療を提供できるよう日々努力しています。さらに消化器内科、放射線・陽子線治療センター、再建・形成外科、歯科口腔外科チーム、リハビリテーション科、管理栄養士、病棟看護師達との多職種合同カンファレンス(キャンサーボード)を毎週開催し、頭頸部がん治療各領域の専門職が個々の患者さんにとって最適な治療方針を話し合う場を設けています。
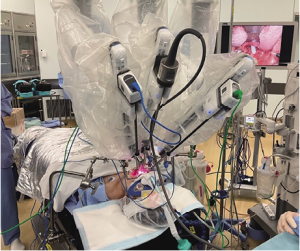 |
| TORS:ロボット支援下咽頭悪性腫瘍切除 (Trans-oralrobotic surgery)の現場 |
頭頸部外科における最近のトピックの一つは、ロボット支援下手術の導入です。頭頸部外科は、咽頭がん、喉頭がんに対する低侵襲性手術をさらに進めるため、ロボット支援下手術の基盤となる経口的内視鏡手術に対して近年積極的に取り組んできました。ロボット支援下手術 は、すでに消化器外科分野、産婦人科、泌尿器科領域など多くの分野で導入され、当院は低侵襲性手術のメッカとされています。これは専門のトレーニングを受けた術者が手術用ロボットを介して三次元の視野から多関節を用いて安全に手術を行う最新の医療技術ですが、頭頸部外科領域においても2022年度からこのロボット支援下手術が保険収載され、静岡がんセンター頭頸部外科では同年11月から静岡県内では初めて、この手術を導入する運びとなりました。適応疾患は経口的に切除が可能な早期頭頸部がん(中咽頭がん、下咽頭がん、声門上がん)と定めています。この技術を用いることにより、開設当初から掲げている治療後の生活の質を損なわないための機能温存とがん治療の両立を図れることがより一層期待されます。
![]() 未来に向けて
未来に向けて
医療工学の発展、遺伝子治療の進歩、AI技術の導入など様々な分野で医療が変化していく中で、頭頸部がん治療は一診療科では完結することが困難な分野へと変革を遂げつつあります。静岡がんセンター頭頸部外科は時代の流れに先んじて、ロボット支援下手術のさらなる適応拡大を目指し、多施設と連携した臨床研究の発起や工学部・企業等との協力により世界に向けて発信が可能な医学教育の実践など、これまでの枠組みに留まらず発展をしていくことを目標としています。そして当然ながら研究や経験を通じて得られた知見・技術をなるべく早く患者さんに適切な形で還元することを最優先に考えています。今後も静岡県の頭頸部がん治療の中心病院として、さらに日本を牽引する拠点病院の一つとして、明日の頭頸部がん医療を切り開いてまいります。
部長 大出泰久
![]() 呼吸器外科のあゆみ
呼吸器外科のあゆみ
呼吸器外科では開院当初より、“肺悪性腫瘍を①確実、安全に治す、②多くの治療手段を持ち、個々の患者さんの病状に応じた適切な治療を提供する”ことを診療科の理念として、開胸手術を主体としたがん病巣の丁寧で確実な切除と徹底したリンパ節郭かく清せいに力を入れてきました。局所進行がんに対しては呼吸器内科・放陽子線治療科と密に協力して、集学的治療や拡大手術(悪性胸膜中皮腫に対する胸膜肺全摘術、胸膜切除・肺剥皮術、気道・血管再建術、隣接臓器合併切除)も積極的に行ってきました。一方、静岡県東部地区を医療圏の主体とする当院では高齢者や間質性肺炎・肺気腫、循環器系疾患などを併存している患者さんが多く、一般には手術が難しいといわれる患者さんに対しても循環器内科、呼吸器内科、リハビリテーション科など、多くの診療科と協力しながら周術期の丁寧なマネジメントをしたり、術式を工夫するなどして、常に最善の治療法を提供できるよう努めてきました。開院当初からリハビリテーション科医師・理学療法士、病棟看護師の協力の下、周術期呼吸リハビリを積極的に取り入れ、チーム一丸で術後呼吸器系合併症の低減に努めてきました。また硬性鏡を用いた気道内治療や悪性心嚢水・胸水に対するQOL改善手術など、多くの治療手段を様々な患者さんの病態に応じて提供してきました。
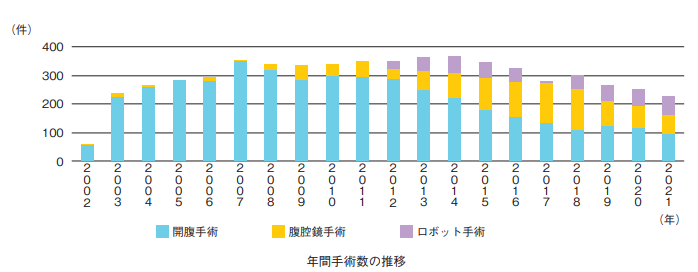
後半の10年は“がんを上手に治す”という病院の基本理念を追求すべく、これまでに培った手術の安全性と根治性を維持しつつ、手術の低侵襲化に努めてきました。2012年から原発性肺がん根治術として完全胸視下手術を導入し、2014年からは当時は保険収載されていないロボット支援下胸腔鏡手術を県内で初めて、またがん専門病院としては全国でいち早く導入し、まずは縦隔腫瘍に対して臨床試験として開始しました。2018年の保険収載と同時に原発性肺がん・縦隔腫瘍に対してロボット手術を開始しました。
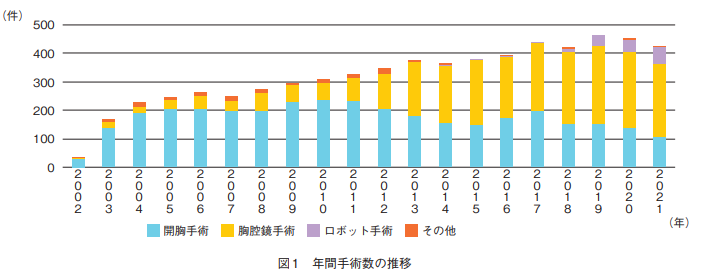
2022年現在では、呼吸器外科領域で、手術総数は全国でもトップクラス、ロボット手術数では静岡県内で最も多い施設の一つとなりました。当院の手術アプローチ別の手術件数の推移を図1に示します。
![]() 現在の状況
現在の状況
呼吸器外科は現在、常勤医師6名、レジデント5名で診療を行っています。外来は常勤医師が毎日2枠を行い、オンラインによるセカンドオピニオンも月曜日の午前1枠で設けています。外来は毎日行っていることに加え、初診患者の診療を呼吸器内科と密に連携・協力し、内科・外科の患者さんにかかわらず、迅速に初診・検査を行うことで、早く治療方針の決定と治療開始が行えるようにしています。手術は毎日行っており、ここ数年は手術総数が年間400〜450件、原発性肺がん手術は年間300件弱となっています。
標準手術から縮小手術、ロボット支援下胸腔鏡手術などの内視鏡手術、拡大手術、高難易度手術、QOL改善手術など、多くの術式と治療法を持ち、様々な患者さんの病態、背景、希望に合わせて、常に最善の治療法を提供するという診療科の基本姿勢は今後も継続、そしてさらに進化させていきます。一方向に偏りなく、多くの治療手段をバランスよく提供するがん専門病院は意外に少なく、当科の特徴の一つといえます。また当院は高齢者と間質性肺炎や肺気腫合併肺がんに対する手術症例数が特に多く、全国的にも注目を集めています。このような患者さんに対する JCOG(日本臨床腫瘍研究グループ)やWJOG(西日本がん研究機構)の多施設共同研究にも多くの症例を登録しており、JCOG肺がん外科グループにおける早期肺がんに対する臨床試験を含めた全ての臨床試験登録数においては、常に上位登録施設となっています。
![]() 未来に向けて
未来に向けて
近年、世界的に分子標的薬や免疫チェックポイント阻害薬(ICI)を用いた肺がん周術期治療の開発が盛んに行われ、一部では既に保険収載もされており、今後さらにこの領域の研究・治療が中心になっていくと予想されます。手術可能な比較的早期の患者さんにおいても、手術前後の薬物治療が必要になることが多くなります。この集学的治療では呼吸器外科と呼吸器内科の連携・協力が非常に重要ですが、当院ではこの関係性が非常に良く、また分子標的薬やICIに関する呼吸器内科の研究・臨床実績も豊富ですので、当院呼吸器グループの強みを発揮できる領域と考えます。呼吸器内科と協力し、手術可能なⅡ・Ⅲ期肺がんやオリゴ転移に対する分子標的薬や ICI、手術を含む集学的治療法の開発に力を入れ、新たな治療法を世界に発信していきたいと考えています。
患者さんのさらなる高齢化、治療薬開発に伴う治療や治療後経過観察の長期化、多数の併存疾患、独居・支援家族の減少等、社会的背景はますます厳しさを増して変化していきます。特に静岡県東部地区はその傾向が顕著だと思われます。我々はがんを治すことだけでなく、患者さんの人生や生活も支えていく使命を持っています。そうした患者さんの継続した治療や入院・通院治療、生活の支援を地域の総合病院、診療所、個人クリニック、専門病院、検診機関を一つにした診療連携や同じ枠組みの中で構築していけるような制度やデバイスの開発にも目を向けていきたいと思います。
副院長・食道外科部長 坪佐恭宏
![]() 食道外科のあゆみ
食道外科のあゆみ
開院時、食道外科は坪佐恭宏と佐藤弘(現埼玉医科大学国際医療センター消化管外科教授)の 2名でスタートしました。当時の食道がんの手術は侵襲が大きく、非常に危険性の高い手術であると認識されていました。食道がんの術後に何らかの合併症が起きる割合は約70%と高く、ハイボリュームセンターでも術後在院死は3%以上でした。術後合併症の中でも術後肺炎を含む呼吸器合併症は頻度が高く、かつ重篤化しやすく術後在院死の原因として注目すべき課題であり、この呼吸器合併症を予防することが術後在院死率の抑制を可能にすると考えていました。また、食道がん患者さんの口腔内の衛生状態は不良であることが多く、肺炎の主な原因の一つであり、手術前後の呼吸訓練や早期離床が徹底されていないという現状もありました。そこで開院準備の段階から歯科口腔外科、リハビリテーション科との連携を密にし、口腔内衛生の改善や呼吸器リハビリの必要性を共有し協力体制を構築しました。歯科衛生士、理学療法士、看護師などの積極的な協力もあり、診療科や職種の壁を感じることなくチーム医療はスムーズに導入されました。それにより開院から1年、2年と経過していく中で、食道がんの手術数が増加してきても重篤な呼吸器合併症を経験することなく、このチーム医療の効果が現れ始めました。その後、食道がん周術期における多職種チーム医療に栄養サポートチームも加わり、より充実した体制になりました。開院時に掲げた「食道がん術後在院死の予防」という目標は、開院から20年間で0.2%という成績からも達成できていると自負しています。
![]() 現在の状況
現在の状況
2022年9月現在、食道外科スタッフは4名で月、水、木、金曜日に初診を受け付けています。年間の食道がんの初診患者数は約250人です。内視鏡治療や手術を施行する患者さんは約1/3で残りの2/3は化学放射線療法や化学療法を施行しています。治療方針は食道外科医だけで決定することはなく、消化器内科医、放射線治療科医、内視鏡科医、看護師も参加する多職種カンファレンスで検討しています。また食道がんの治療は同じ病期(ステージ)であっても複数の選択肢があり、個々の患者さんの全身状態や社会的背景なども考慮して、希望も聞きながら詳しく説明し納得を得たうえで決定されます。
食道がんの手術件数(食道切除再建術)は開院からの10年間で約360例となり、2022年9月時点(20年間)で約870例になりました。食道がんに対する手術術式においては2000年頃より胸腔鏡下手術が全国的に徐々に増加し始めました。当院では2012年までは開胸手術でしたが、低侵襲手術の導入を目標にし、それ以降徐々に胸腔鏡下手術を、2021年にはロボット支援下手術を導入しました。2022年9月までに胸腔鏡下手術は280例、ロボット支援下手術は12例を実施しており、2018年以降における低侵襲である両手術の割合は70%を上回っています。
研究分野の活動としては食道がんに対する多施設共同試験を積極的に行ってきました。これらの試験を統括する日本臨床腫瘍研究グループ(JCOG)の食道がんグループに2004年より参加しています。参加臨床研究はJCOG9907、0303、0502、0604、0807、0909、1109、1314、1409、1510、1804、2013の合計12件で、0807、1314、2013は研究代表として臨床研究を主導してきました。食道がんグループのJCOG試験は標準治療の開発を目標にして各臨床試験が計画されますが、特に周術期の化学療法などの補助療法の開発では大きな成果が複数出ています。これらの JCOG試験の結果は「食道癌診療ガイドライン」にも引用されており、日本および世界の食道癌の臨床の場で活用されています。
食道外科医には外科的な基礎知識と技量に加え、消化器外科医としても十分な知識技量が求められます。日本食道学会では食道疾患におけるさらなる知識、技量を必要とする食道外科専門医という資格を設定しています。静岡がんセンター食道外科でスタッフおよびレジデントとして修練を積み食道外科専門医の認定を受けたのは合計8名になります。今後も優秀な食道外科医が育っていく体制を継続させ、静岡県内はもとより国内の食道がん診療の向上に貢献いたします。
![]() 未来に向けて
未来に向けて
開院時からの20年間で食道がん患者さんの背景の変化を感じています。一つは年齢です。この20年間で食道がんの患者さんの平均年齢は約5歳高くなっており、ここ数年の平均年齢は69 〜 70歳となっています。もう一つは患者さんの家族構成です。同居人数が減少傾向にあり、治療後の生活のサポートを担える家族が減っている現状があります。このような患者さんの背景により、治療中および治療後の継続的な診療およびそのサポートが非常に重要になってきています。このような社会的変化に対し、多職種チームとして今後も患者さんとご家族の継続的な診療サポートができるように努力したいと思います。
将来的にはロボット支援下手術を含む医療技術や免疫チェックポイント阻害剤などの薬剤のさらなる進歩により新たな治療方法が開発され、治療の選択肢がさらに増えてくることは確実です。治療を提供する医療者側と治療を受ける側の患者さんとご家族がともに協力して治療を進めていくことがますます重要になってきます。今後も信頼関係を大切にし、治療成績の向上を目指していくことを約束します。
部長 坂東悦郎
![]() 胃外科のあゆみ
胃外科のあゆみ
米村豊初代部長のもと、開院と同時に胃外科はスタートしました。開院前の約5カ月の準備期間に内視鏡科、消化器内科と治療方針に関して徹底討論し、治療方針を固めました。当時は開腹による拡大手術(傍大動脈リンパ節郭清、左開胸、他臓器合併切除)が全盛の時代で、当科も拡大手術により進行胃がんを治癒させること、を最大の目標としていました。内視鏡治療適応外の早期がんの一部には腹腔鏡手術も開始しました。手術室、GICU、病棟スタッフとも安全管理マニュアルを作成し、多職種による症例検討会も多数開催しました。2004年には胃切除数が300例近くに達し、開院わずか3年で胃切除数は全国2位となりました。
2008年4月、寺島雅典2代目部長が福島県立医大より赴任しました。まずそれまで早期がんの一部のみに施行していた腹腔鏡手術の適応を拡大し、早期がんの手術治療の中心に据えました。そしてスタッフ全員が腹腔鏡手術を安全に施行できるよう手技の徹底的な定型化が行われました。合格率20%台という外科最難関資格である、内視鏡外科学会技術認定医取得者が次々と輩出されました。またJCOGに参加し前向き臨床試験の登録を開始しました。参加後数年で試験登録数は全国1位となり、2016年に寺島がJCOG胃がんグループの代表に就任しました。この頃臨床試験による質の高いエビデンスが数多く発表されました。以下がその代表例です。①大動脈周囲リンパ節の予防的郭清の否定、②食道浸潤がんに対する左開胸の否定、③上部進行胃がんに対する予防的脾臓摘出の否定、④腹腔鏡手術の開腹に対する非劣勢が証明、などです。これらにより拡大手術から低侵襲手術へのパラダイムシフトが起こりました。このパラダイムシフトの日本のリーダーとなるべく、ロボット(ダヴィンチ)手術を胃切除にも導入しました。2012年から当科は臨床試験として前向き第二相試験を開始し、“ロボット手術は安全に施行可能である”ことを証明しました。その後ロボット手術の保険収載を目指し、2015年に先進医療Bの臨床試験に参加し、多くの症例を登録しました。ロボット手術の腹腔鏡手術に対する優位性が証明され、2018年より保険収載されました。その後、先進医療での生存解析の結果からロボット手術の費用対効果が証明され、2022年には胃がん領域のみロボット手術に加算が認められました(全摘で約16万円の加算)。胃がんで手術を受ける患者さんも急激に高齢化してきました。特に呼吸機能不良、嚥下障害に起因すると思われる術後肺炎が胃がんの術後最も大きな問題となってきます。術後合併症の軽減を目指し、2019年より多職種(歯科医師、歯科衛生士、リハビリ科医師、PT、ST、専門看護師、栄養士)による高齢者の包括的術前スクリーニング、プログラムを開始しました。また、口腔衛生に関しては、地域の歯科との連携も同時に開始し、その結果、術後の誤嚥性肺炎の発生率は著明に低下しました。こういった胃がん治療に関する様々な貢献が評価され、2019年には第91回日本胃癌学会を会長として沼津市で開催することができました。2014年よりゲノム医療の取り組みとしてプロジェクトHOPEが開始され、胃外科も組織採取可能な進行がん、GISTに関してはほぼ100%患者さんからの同意を取得し、研究を行っています。
2020年4月3代目部長として2002年の開院準備期間からスタッフであった坂東悦郎が就任しました。ロボット手術を中心とする鏡視下手術に関して一層の適応拡大と術者の育成に取り組んでおり、その成果の一端として最近2年間の内視鏡外科技術認定の当科の合格率は5/6(83%)と他施設を圧倒しています。開院から画像診断科、内視鏡科と行ってきた術前カンファレンス結果を全て“治療前の臨床病期”として4,000例以上データ化してきたことが世界的に評価され(収集施設が世界唯一)、AJCC-TNM分類が新たに胃がんの臨床病期を定義される際、静岡がんセンター胃外科のデータが基となりました(AJCC Cancer Staging Manual / Bando et al. Gastric Cancer)。TNM分類に準ずる我が国の取り扱い規約にも同様の臨床病期が定義されています。HOPE研究の中核を担う当科所属の連携大学院生は研究所の遺伝子診療およびゲノム解析研究部にて指導を受け、現在、修了者3名、在籍者3名、来年度入学予定者2名、となっています。
![]() 現在の状況
現在の状況
現在ロボット支援手術プロクター 2名、技術認定取得医7名、消化器外科専門医8名が在籍し、国内最高峰の布陣で診療にあたっています。抗がん剤や内視鏡治療もますますの発展を遂げており、内視鏡科・消化器内科との合同カンファレンスで患者さん個別の精密な治療方針を決定しています。手術数は2021年度は全国3位でした。
![]() 未来に向けて
未来に向けて
より安全かつ根治性の高い低侵襲手術の開発とともに支持療法に注力してきた静岡がんセンターの理念・方針を基に、①胃全摘後に生ずる食欲低下の緩和を目的とするグレリン作動物質の研究、②高齢者の周術期せん妄予防の研究、③筋力トレーニングと栄養剤併用による周術期回復プログラム、などを特定臨床研究として施行中・計画中です。術前化学療法が標準治療となった場合、HOPEデータによる術前治療の個別化なども見据えています。胃がんの罹患数は減少気味ですが、治療集約化のため、日本胃癌学会は“胃癌治療認定施設”を制度化しました。当センターは2023年に認定施設Aとなる見込みで、静岡県ならびに日本全体の胃がん治療を担う気持ちで、スタッフの充実とレジデントの採用・教育に今後も一層の努力を行っていく所存です。
部長 塩見明生
![]() 大腸外科のあゆみ
大腸外科のあゆみ
大腸がんは増加傾向にあり、最新の統計では、男女合わせた日本人のがん罹患数は最多です。今後、ますます増加すると予想されています。男性では11人に1人、女性では14人に1人が生涯のうちに大腸がんと診断されるといわれています。50年前に比べて、大腸がんによる死亡は約8 倍になりました。したがって、大腸がんの治療成績向上は非常に重要な課題です。
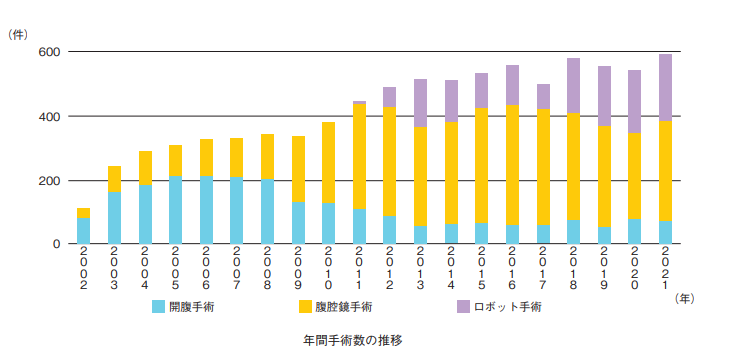
大腸外科では、「大腸がんを上手に治す」ことを基本理念として、大腸がんの外科治療成績向上に向けて取り組んできました。大腸がんの外科治療は、排便・排尿・性機能という人の尊厳に深く関わる機能に強く関与します。大腸がんの治療で最も重要なことは根治性を担保することですが、同時に、機能障害を減らし、早期に社会復帰させ、術後の生活の質を保つことも同様に重要であると考えています。根治性と機能温存を両立させるためには高い技術力が必要であり、それを安全に提供することを第一の使命と考えています。当科は開院当時から、大腸がんに対する低侵襲手術、肛門温存手術、機能温存手術に積極的に取り組んできました。2002年9月、スタッフ3名でスタートした開院当時は、国内の手術の主流は開腹手術でした。しかし我々は、当初より腹腔鏡手術の低侵襲性と拡大視効果による手術精度向上に着目し、積極的に取り入れてきました。現在では多くの臨床試験の結果から、腹腔鏡手術は標準治療となり、国内の大腸がん手術の 8割以上が腹腔鏡下に行われています。2011年には、従来型腹腔鏡手術の利点に加え、自由度の高い機器による精密な操作が可能なロボット手術(ダヴィンチ手術)を直腸がん手術に導入しました。当時、国内で直腸がんに対して導入している施設はごく一部であり、米国を中心にロボット手術の有効性の報告が少しずつ出されるようになった時期でした。我々は、国内でもいち早く医師・看護師・臨床技師によるロボット手術チームを結成し、準備を進めました。2011年12月 22日には当院第1例目を見事成功させました。その後、臨床研究として進め、2013年5月には100例目を達成。2020年3月には1000例目を達成し、現在では1500例以上の臨床経験を有し、我々はロボット手術のトップランナーとして広く認知されています。
![]() 現在の状況
現在の状況
大腸外科は5名のスタッフと10名程度のレジデントで診療にあたっています。手術件数は開院以来順調に増加し、2021年度の原発切除は592件で全国第2位の症例数を誇るハイボリュームセンターに成長しています。5名のスタッフは、全員が日本外科学会、日本消化器外科学会の専門医の資格を有します。また全員が日本内視鏡外科学会技術認定医、日本ロボット外科学会RoboDoc Pilotライセンス、ロボット支援手術認定プロクターの資格を有します。スタッフ全員がこれらの資格を有する施設は国内に存在せず、まさに大腸がんに対する低侵襲手術の専門家集団です。大腸骨盤外科の専門医を目指す若手外科医がレジデントとして全国から集います。当科は、患者さんの手術の安全性を厳重に担保した上で、次世代の外科治療を担う若手外科医の育成も、社会に対する重要な使命であると考えています。レジデントは研修期間中に手術手技とともに、大腸がん治療全般について深く学びます。開院以来48名のレジデントが大腸外科を卒業し、現在では全国の施設で大腸がん治療を担っています。当科で育った「若木の苗」が、全国で根付き、その地の大腸がん治療を担う「大きな木」となり次の花を咲かせてくれていることが誇りです。また、様々な施設の外科医が手術見学に訪れます。ロボット手術を新規に導入する施設には、認定見学施設での、認定術者の手術見学が義務付けられています。2022年は延べ45名の見学者を受け入れました。当科は新規導入施設で手術を受けられる大腸がん患者さんの安全に対しても、協力を惜しみません。全国にロボット手術が安全に普及することで、日本の大腸がん治療成績向上に貢献することが我々の最終的な願いです。
![]() 未来に向けて
未来に向けて
今後、大腸がん治療は個別化治療の時代へと進みます。難治性の大腸がんに対しては放射線治療や薬物療法などを組み合わせた集学的治療を行うことになります。また、遺伝子プロファイルに応じた治療選択も可能になると思われます。個々の患者さんがもつ腫瘍学的背景・遺伝子情報・社会的背景・個人思想などを総合的に捉え、オーダーメイドの治療法を提供する時代になります。しかし、そのような時代でも、大腸がん治療の中心が外科治療であることはしばらくの間は不変です。そのため、我々大腸外科医は、常に手術手技による治療成績の向上を夢見なくてはなりません。直腸がんに対するダヴィンチ導入は、合併症率の低下や開腹移行率の低下に寄与しました。術後排尿障害を1.6%まで減少させました。局所進行直腸がんの局所再発を2%まで減少させました。
今後、国内外から、新しい手術支援ロボットが次々に導入されます。新たな技術革新がさらに手術の質を高めることが期待できます。ヒトの脳が処理できないことをコンピューターが補助し、ヒトの目に見えないものを新たなテクノロジーが可視化し、ヒトの手でできないことをロボットの手が実現するのであれば外科治療はさらに進歩します。その時代の英知を集結して、患者さんの治療成績向上に貢献することが、これからも我々の使命であると考えています。
部長 杉浦禎一
![]() 肝胆膵外科のあゆみ
肝胆膵外科のあゆみ
肝胆膵外科は開院時、上坂克彦(現病院長)、前田敦行(現大垣市民病院副院長)、江畑智希(現名古屋大学腫瘍外科教授)、金本秀行(現県立総合病院肝胆膵外科部長)の4名の医師体制でスタートしました。その後、松永和哉(開業)、水野隆史(現名古屋大学腫瘍外科講師)、伊藤貴明(現安城更生病院小児外科代表部長)、岡村行泰(現日本大学医学部消化器外科教授)、山本有祐(現京都府立医科大学助教)がスタッフを務め、現在は杉浦禎一科部長以下、蘆田良、大木克久、山田美保子、大塚新平の医師体制で診療にあたっています。開院以来若手医師の育成に力を入れてきました。2004年に初めてレジデントを受け入れ、以後2022年度までにチーフレジデント23名、レジデント36名、非常勤研修医2名、計61名が当科で研鑽を積みました。この中で、5 名がその後当科のスタッフとなりました。
手術については、開院時は週3件の手術枠で始まりました。開院直前には本当に患者さんが集まるか大変心配しましたが、幸いその心配は杞憂に終わり、手術件数は順調に増加してきました。現在は週6件の手術枠を運用していますが、実際にはそれでは足りず、平均で週8件程度の手術を行っています。この数年の当科の年間全麻手術件数は平均400件超で、肝胆膵悪性腫瘍の手術件数は、東海地方で1位、全国では2 〜 3位となっています。
開院当初から、胆道がんに対する肝膵同時切除に代表されるような超高難度手術を積極的に行う一方、途中から低侵襲性手術も導入しました。腹腔鏡下肝切除は2011年から開始し、その件数は2022年は年間80例と、全肝切除171例の47%を占めるまでになりました。腹腔鏡下肝切除開始当初は肝部分切除に限って行っていましたが、最近では胆道再建を伴わない肝右葉切除、肝左葉切除などのmajor肝切除も腹腔鏡下で行っています。腹腔鏡下膵切除は、2013年から膵体尾部切除に限って開始しました。2022年の腹腔鏡下膵体尾部切除の件数は年間18例で、全膵体尾部切除35例の50%を占めるまでになりました。2022年12月には、ダヴィンチによるロボット支援下手術も導入し、ロボット支援下膵体尾部切除の第1例目を行いました。
研究面では、多施設共同の膵癌補助化学療法研究グループ(Japan Adjuvant Study Group of Pancreatic Cancer: JASPAC)を消化器内科と協働して組織し、上坂がグループ代表者となって複数の臨床試験を実施してきました。中でも2007年から開始した「膵がん切除後の補助化学療法における塩酸ゲムシタビン療法とS-1療法の第Ⅲ相比較試験(JASPAC 01)」では、全国33施設の参加のもと385例の登録を得て、生存期間におけるS-1の優越性(5年生存率:ゲムシタビン群24.4%、S-1群44.1%)を証明する結果が得られました。この成績は米国臨床腫瘍学会(ASCO)およびLancet誌で発表し、さらに2013年版以降の膵癌診療ガイドラインにも収載され、我が国の術後補助化学療法の標準治療を変える結果となりました。当科にとって特筆すべき業績です。また最近では、臨床研究のみならず「プロジェクト HOPE」の遺伝子解析の結果を用いた研究にも積極的に取り組み、これまでに「プロジェクト HOPE」に関連した5本の英文論文を発表してきました。
![]() 現在の状況
現在の状況
肝胆膵外科は現在5名のスタッフ医師(病院長を含めると6名、2023年4月から1名増員予定)と10名のレジデント(チーフレジデント3名、レジデント7名)で構成されています。全スタッフが日本肝胆膵外科学会の高度技能指導医または専門医の資格を有し、1名が内視鏡外科学会技術認定医の資格を取得しています(現在3名が申請中)。外来診療は2診制、入院は主に8東病棟を使用し、2022年度には平均で38名の在院患者の診療にあたっています。
肝胆膵外科領域の悪性腫瘍の疾病構造は、この20年で大きく変化しました。肝炎に対する抗ウイルス薬の進歩、肝細胞がんに対する非手術的治療法の進歩によって肝細胞がんが減少した一方、大腸がんの増加に伴って転移性肝がんが増加、さらに難治がんである膵がんや胆道がんが増加しました。特に膵がんの増加は顕著で、我が国で新たに膵がんと診断される数は、20年前には年間約2万人であったのに対し、現在は4万人を超えるまでになっています。また、化学療法の進歩によって、切除不能であった膵がん、胆道がんが切除できるようになる(conversion surgery)こともまれではなくなりました。こうした背景から、当科の診療における膵がん、胆道がんの比重は年々高くなってきています。
![]() 未来に向けて
未来に向けて
難治がん、希少がん、高難度手術はハイボリュームセンターに集約されつつあります。これまでも肝胆膵外科では、他院で切除不能と診断されても、可能な症例には高難度手術を行うことに挑戦してきました。今後この傾向は一層強まるでしょう。肝胆膵外科では、この地域の最後の砦として、特に膵がん、胆道がんの高難度手術を、今後も積極的かつ安全に行うよう、取り組んでいきます。また、膵がん、胆道がんは難治がんの代表的存在でもあります。今後も、臨床試験を通じて新たな外科治療の開発に取り組むことは、当科に課せられた使命であると認識しています。
一方、腹腔鏡下あるいはロボット支援下の肝切除、膵切除は、肝胆膵外科領域においてもさらに広まっていくものと考えられます。当科では、ロボット支援下手術は膵体尾部切除について導入したばかりですが、当面この手技に習熟することを目指し、近未来にはロボット支援下の膵頭十二指腸切除に取り組むことを目標にしています。
前向き臨床試験や特定臨床研究、さらには「プロジェクト HOPE」のデータを用いた研究を進め、手術だけでなく、oncologyに基づいたacademic surgeonの集団として活躍できるよう、日々研鑽を積んでまいります。
部長 西村誠一郎
![]() 乳腺外科のあゆみ
乳腺外科のあゆみ
当院は開院以来、「患者さん視点の重視」というセンターの基本理念に基づき、乳腺画像診断科、女性内科(乳腺腫瘍内科)と共に、診断(乳腺画像診断科)〜初期治療〜フォローアップ(乳腺外科)、再発時治療(女性内科)と、各科の強みを活かしたシームレスな治療を目指してきました。同時に患者さんの立場に立ったチーム医療の推進のため、乳がん看護認定看護師の育成も行い、現在、5名が活躍しています。乳腺外科は、初代の内田恵博部長から、2代目の高橋かおる部長に、そして現職の西村誠一郎へとバトンが引き継がれ、診療、臨床研究を行ってきました。患者数の増加に対して乳腺専門医数が追いつかない世情の中、開院10周年記念講演で掲げた「スタッフの充足」という課題は未だに解消されてないものの、どうにか体制を維持しつつ、少しでも良い医療を提供したいという心構えでおります。
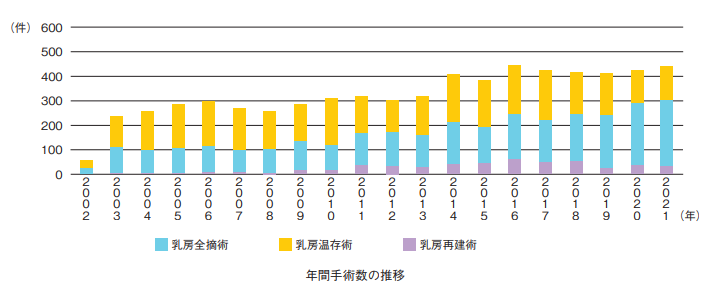
開院以来、乳がん手術実績は徐々に増加し、現在、毎年400名以上の方の治療を行っています。研究の面では、JCOG(日本臨床腫瘍研究グループ)に参加し、低悪性度乳管内がん(上皮内がん)に対する非切除療法や、導入薬物療法が著効したHER2陽性乳がんに対する非切除放射線療法などの臨床試験を実施中です。乳がんの特性に合わせた治療法を見つけ出し、より低侵襲な治療を実現させるため、研究を進めています。
また、乳がんの患者さんは比較的若年の方が多く、がんになっても子どもを持ちたいと希望している患者さんのため、SOFnet(静岡 がんと生殖医療ネットワーク)と連携し、妊孕性温存(卵子、胚凍結保存)を積極的に行っています。多様性のある社会で、がんになっても希望が持てる人生が送れるようにサポートしたいと考えています。
![]() 現在の状況
現在の状況
乳がん関連診療科である乳腺画像診断科2名、乳腺外科4名、女性内科1名で、診断〜初期治療〜再発治療をシームレスな分業で行っています。各科とも若手のレジデントがおらず、ベテランの域に達したスタッフのみで診療しています。最近、働き方改革関連法が法制化され、限られた人数、時間で効率的に、かつ、患者さんの満足度を得ながら診療を行うという相矛盾した課題に取り組む必要があり、近隣施設との診療連携パスを積極的に導入しています。現在、初診受け入れ待機期間が約1カ月、初診から手術までの待機期間が3 〜 4カ月と以前よりさらに延びており、残念ながら法制化に伴う影響が出ています。
乳がん治療において、精確な治療を行うためには正確な診断は欠かせません。当グループの強みは、乳腺画像診断科が画像診断およびインターベンション(各種生検)を担い、精度の高い治療前診断が得られることです。その情報をもとに、キャンサーボードで各エキスパートの意見を統合し、治療に役立てています。
外科療法は、多くの臓器で低侵襲な縮小手術に変化してきていますが、乳がんでは、乳房部分切除術の割合が減り、乳房全摘術の割合が増えています。その背景として、乳房再建術の普及(シリコン製人工乳房の保険適用)が挙げられ、形成外科との連携手術が増えています。また、遺伝性乳がん・卵巣がん症候群(HBOC)に対する認知度の向上も重要な要因です。HBOCと診断された場合、両側乳房に何カ所も乳がんになりやすいことが知られており、全摘術が推奨されます。当院では2012年頃より遺伝学的検査実施体制を整えていましたが、認知度の問題や自費で高額な検査費などの問題で、実際に検査を受ける方が、年間10名程度でした。2020年4月より、ようやく遺伝学的検査、予防手術が公的保険で実施可能となり、それ以降、毎年100名以上の方が、遺伝学的検査を受けられ、現在まで約10名の方にリスク低減乳房切除術を実施しました。現在、がん診療連携拠点病院でありながら、放射線診断医不足により施設承認要件を満たさず、予防的乳房切除ができない窮状となっています。
また、ここ数年の治療上の潮流としてレスポンスガイド治療の概念が広く浸透し、術後に抗がん剤治療が避けられない人は術前に抗がん剤治療を行い、病理学的完全奏功(がん細胞消失)が得られれば治癒の可能性が高まり、また、がん細胞の遺残があれば術後に追加で新規の薬剤が使用可能になり、より治癒率が高まると期待されています。
![]() 未来に向けて
未来に向けて
SDGs社会を目指す中で、持続可能な乳がん診療を守るために、行政、医療界、一般市民が相互理解し、自分たちの命、健康を守るため、どのようなアクションを起こすかを考えなければなりません。次世代が苦労しないよう、医療供給体制の安定的な構築が必要です。また、今よりも、より低侵襲な治療で、さらなる(乳)がん死を減らすため、臨床試験を介して、新規技術・薬剤の開発が不可欠で、皆さんと共に、我々医療従事者も引き続き研鑽を積んでいく必要があります。
皆さんの悲しい涙は見たくありません、皆が笑って幸せに過ごせる人生の一助になりたいと考えています。
医長 德留なほみ
![]() 女性内科のあゆみ
女性内科のあゆみ
女性内科は、転移・再発乳がんや進行乳がんの症例に対する薬物療法と支持療法を中心に、乳腺外科、乳腺画像診断科と連携しながら乳がんに対する治療を担当しています。2022年5月に腫瘍内科医の新規スタッフが着任して新体制となり、今後も高度がん専門病院としての社会的責任を担う当院の一員として、エビデンスに基づいた世界水準のがん医療の提供に努めていきます。
![]() 現在の状況
現在の状況
近年の抗がん薬、具体的には免疫チェックポイント阻害剤や、内分泌療法に併用するCDK4/6 阻害剤、新規抗HER2薬、BRCA1/2遺伝子の生殖細胞系列の変異を有する症例へのPARP阻害剤といった薬剤の目覚ましい進歩により、乳がんの標準療法が大幅に刷新されつつありますが、あらゆる臨床の局面で、従来の抗がん薬に加えてこれらの薬剤を適切に使いこなし、治療成績の向上につなげることが我々の責務です。一方で、それぞれの薬剤には特有の有害事象が見られるため、慎重に診療にあたり、有害事象の予防に加えて発症時の迅速な対応に努めています。当院では経験豊富な他診療科へのコンサルテーションに迅速に対応できるため、日常臨床を行う上での大きな力になっています。さらに最近では、新しいがん医療のコンセプトの中、早期からの緩和ケアを抗がん薬による積極的治療に並行して行うことも求められています。がんに伴う症状の緩和のために、豊富な経験と高度な知識を持ったたくさんの専門職や、放射線治療科・整形外科・緩和医療科の医師にも協力を仰ぐことで、一人一人の患者さんに合わせて柔軟に対応できるよう努めています。
また当院で治療を行う症例のみならず、セカンドオピニオンにも広く対応しています。これにより地域における普遍的な標準治療の実践にも貢献していきたいと考えています。さらに、がんゲノム医療中核拠点病院である当院の環境を生かして、がん遺伝子パネル検査をはじめとするプレシジョンメディシンにも積極的に関わり、患者さん一人一人の遺伝子変異に基づく推奨治療の決定とその実施も一層推進していきます。
![]() 未来に向けて
未来に向けて
急速に進歩する薬物療法をいち早く日常臨床に導入し、患者さんに広く安全に提供するためには、新規薬剤や新規治療法の開発のための臨床や研究(臨床試験や治験)、さらにはそれらの副作用対策や副作用を軽減するための支持療法の一層の充実や研究の拡充が急務です。並行して、質の高い臨床研究の実施のための体制づくりや、データベース作りにも尽力していきたいと考えています。こうして築き上げていくものが、静岡県立静岡がんセンターの女性内科で行う乳腺腫瘍内科診療の質の確保・向上のための基盤になり、新しいがん医療の未来につながることを切に願っています。
部長 平嶋泰之
![]() 婦人科のあゆみ
婦人科のあゆみ
婦人科は、開院と同時に山田義治前部長と平嶋泰之現部長の2名でスタートしました。開院当初はスタッフが足らず、外来、手術、化学療法といった日常診療を行うことが困難な時期もあったため、まずは世界レベルの標準治療を安全に確実に患者さんに届けることを目標としました。このため、がんセンターとしてのもう一つの使命である臨床試験、治験、研究などへの参加が難しい時期が数年続きました。しかし、この時期に婦人科腫瘍を専門とする他施設の多くの先生に指導を受けたことが現在の基礎になりました。
その後、浜松医科大学、奈良県立医科大学をはじめ多くの施設から医師の派遣を得て、徐々にスタッフが増え、現在はこれまでで最大の医師数になっています。当科では子宮、卵巣、腟、外陰などの婦人科臓器のがんを対象としていますが、医師数の充実に伴い最近十数年は全国でも常にトップ10に入る患者数を診療しています。2021年には子宮頸がん(上皮内病変は除く):80例、子宮体がん:117例、卵巣がん:80例の患者さんを診療しています。
従来から行われている開腹手術では開院以来、根治性の高いがん手術を目指し研鑽を積み、世界でもトップレベルの手術を安全に提供していると考えています。一方で外科領域では近年、世界的に低侵襲手術への移行が進んでいます。我が国のがんセンター婦人科の中では、当科は早くからその導入を行ってきました。初期子宮体がんと診断された患者さんの手術は開院時には 100%開腹術で行われていましたが、現在では90%以上は低侵襲手術(ほとんどはダヴィンチによるロボット支援手術)で行っています。
スタッフの充実に伴い臨床研究、治験にも積極的に参加しています。臨床試験の全国組織であるJCOG(日本臨床研究グループ)、JGOG(婦人科悪性腫瘍研究機構)に多くの症例登録をするとともに、両グループで臨床試験の発案、主導を行っています。また、国際共同の治験、臨床試験にも参加して、標準治療の確立のために国際的にも貢献しています。
支持療法に関する臨床試験として、抗がん剤治療に伴う悪心・嘔吐を抑制するオランザピンの臨床試験(J-FORCE study)を当科主導で行い、論文発表しました。この試験結果により世界の制吐剤標準治療にオランザピンが組み込まれ、大きな成果が得られたと自負しています。
学術集会などに関しては、2015年10月17日に第5回広汎子宮全摘出術勉強会を日本大学三島駅北口校舎にて開催しました。本勉強会は本邦の婦人科腫瘍手術のエキスパートのみが参加し、子宮頸癌に対する広汎子宮全摘出術の手術動画を持ち寄り、活発な議論を行うもので現在も継続されています。
また、2021年2月5〜 6日に第17回日本婦人科がん会議の当番世話人を務めました。「臨床試験の頂を目指して」というタイトルの下に、ゲノム医療時代の臨床試験に関する演題を中心とした構成としました。新型コロナウイルスの影響でWEB開催となりましたが、全国から378名と本会議では過去最高の出席者があり盛会に終わりました。
![]() 現在の状況
現在の状況
婦人科は現在、スタッフ8名、会計年度任用医師1名、レジデント1名の10名体制で診療に当たっています。外来は3診察室で行い、10階東病棟を中心に約40ベットを入院治療に当てています。
前述した低侵襲なロボット手術を推進するためにスタッフ全員がロボット手術のcertificateを取得して、低侵襲手術を推進しています。一方、卵巣がん手術においては、開腹手術によって徹底した腫瘍減量が求められるために、腸管、横隔膜下面腹膜、肝臓などの婦人科以外の臓器を合併切除する必要が出てきます。当院では開院以来、大腸外科、肝胆膵外科などと科を超えた協力体制が築かれているために、拡大手術が円滑に行われています。
当院はゲノム医療中核拠点病院として指定を受けており、ゲノム医療を推進しています。当科でもがん遺伝子パネル検査を積極的に導入し、院内では消化器・呼吸器内科に次いで多くのがん遺伝子パネル検査を行い、免疫療法、分子標的薬による個別化医療を進めています。ゲノム医療の進展に伴い遺伝性腫瘍への対応も求められますが、当科には臨床遺伝専門医も在籍しており、遺伝性乳癌卵巣癌症候群などに対して十分な対応が可能です。
また、我が国では標準治療の確立、その均てん化のために様々なガイドラインが作成されています。当科からはこれまで4名の医師がガイドライン作成委員、副(小)委員長、担当理事としてこの作成に貢献を続けています。
![]() 未来に向けて
未来に向けて
今後のがん治療ではゲノム医療や免疫療法が加速度的に進歩して、多くの治療法が開発されると考えます。当科としてもこれらの医療を推進していく使命があります。しかし、新しい内科的治療を安全に行うためには、知識と経験の豊富さが一層求められます。一方、外科分野においては新規のロボット手術機器、AIを用いた手術、遠隔手術などの開発が進んでいます。このため将来的には外科と内科を担当する医師の専門化が進むと予想され、当院も婦人科腫瘍を専門とする腫瘍内科医を育成していくことが必要になると考えています。
これからもより質の高い診療を行い、臨床試験・治験、ゲノム医療を推進し静岡県の婦人科がん治療に貢献していくことは言うまでもないことですが、当科で教育を受け、研鑽を積み、資格を取得した婦人科腫瘍専門医が他の県内施設や、全国に広がり、日本のがん治療にも貢献できる科として、今後も人材育成に取り組んでいきます。
副院長・泌尿器科部長 庭川 要
![]() 泌尿器科のあゆみ
泌尿器科のあゆみ
泌尿器科は、開院時、現部長 庭川要ともう一人のスタッフで診療を始めました。鳶巣賢一初代院長が泌尿器科医であったため、院長の応援も受けながら何とか診療を開始しました。程なく国立がん研究センターのレジデント卒業医師や研修終了医師が参加し、開院後初期の診療はスタッフ4名体制で行ってきました。2004年からは初めてレジデントの応募があり5名体制となりましたが、2012年はスタッフの大学教授への転任、スタッフの開業、国外留学が重なり、一時2 名体制で維持したこともあります。
開院時の泌尿器科の大きなテーマは人育てで、これまで10人のレジデントを受け入れ、泌尿器オンコロジストとして養成しました。3名は現在のスタッフとして勤務し、そのほか全国の病院で活躍しています。
がんセンター泌尿器科の対象疾患は、腎、副腎、腎盂、尿管、膀胱、前立腺、尿道、精巣、陰茎に発生する悪性腫瘍と、後腹膜腫瘍です。診断、手術療法、薬物療法、初期緩和治療を行っています。
手術では、腹腔鏡下腎摘除術を導入したほか、2012年4月に前立腺がんのロボット支援下切除が保険適応となったのを機に直ちに導入し、従来の手術に比べはるかに小さな傷で出血量も少なく治療することを始めました。今では前立腺がんの手術はほぼ全例ロボット支援下で実施しています。2016年4月には、腎がんに対する腎部分切除がロボット支援下で実施できるようになり、腫瘍の大きさ、位置、既往の手術瘢痕などでロボット支援下で行うことが難しいごく一部の症例を除き、腎部分切除もほぼロボット支援下で行っています。
2022年からは、膀胱全摘のロボット支援下手術を、高難度新規医療として始めました。
薬物療法はこの20年間で劇的な進歩を遂げました。特に、腎がん、前立腺がん、膀胱がん、腎盂尿管がんの薬物療法は一新されたと言っても過言ではありません。多くは分子標的薬と、免疫チェックポイント阻害剤の登場によるものです。当院では、我が国で初めて保険承認されたソラフェニブや、次に保険承認されたスニチニブをはじめ、多くの新規薬剤の治験を実施し、他施設よりもいち早く治療を行ってきました。
![]() 現在の状況
現在の状況
現在の診療体制は、スタッフ6名レジデント1名の計7名の泌尿器科専門医で手術、抗がん剤化学療法など、泌尿器科がんの治療にあたっています。当科の特徴は大学医局の影響が無いことで、スタッフの出身大学は、信州大学、順天堂大学、徳島大学、横浜市立大学、産業医科大学、香川大学と全て異なり、医局人事下にありません。この特徴を活かして、持続性のある、安定した治療提供をしています。
治療方針の決定は、週1回のカンファレンスでスタッフ全員で検討を行っています。
泌尿器科がんのうち、前立腺がんは根治目的に放射線治療も併用されることがあり、また他のがん腫でも、緩和目的の放射線治療が必要なことから、週1回のカンファレンスでは、放射線や病理診断科との合同カンファレンスも行います。また大きな腫瘍の切除では、他臓器合併切除が必要な事があり、必要に応じて、大腸外科、肝胆膵外科、婦人科とのカンファレンスも行って、患者さんの病状に合わせた至適治療を検討しています。
現在、年間約500例の手術を行っており、膀胱全摘の件数は、毎年全国で1位2位を争っています。2021年のロボット支援下前立腺全摘術は、93件、ロボット支援下腎部分切除は、39件、腹腔鏡下腎摘除術は、52件でした。
![]() 未来に向けて
未来に向けて
泌尿器科医を専門として選択する医師は多くありません。また泌尿器科の中でも、感染、結石、排尿機能、小児泌尿器科など多くのサブスペシャリティがあります。がんを専門とする泌尿器科医を育成する努力を続けていきます。人を確保することが、より高度な診療、研究につながると考えています。
近未来では、ロボット支援下膀胱全摘の実施を軌道に乗せることが目標です。
10年先は、前立腺がんをはじめ、泌尿器科がんは増加すると考えられています。また患者の年齢はより高齢になることが予想されます。より多くのスタッフを準備し、応需する必要があります。米国のように、泌尿器科医は外科手術に専念し、薬物療法は、内科医にゆだねるような診療体制の再編成を求められる可能性もあります。従来は臓器毎にかなり薬物療法が異なっていましたが、最近の薬物療法は、広く分子標的薬や免疫チェックポイント阻害剤が用いられ、それらの薬剤は多くのがん腫で共通で使われています。有害事象の管理は、高い経験値が求められるため、薬剤ごとにスペシャリストを養成する時代が来るかもしれません。
高齢者に対する治療は、低侵襲であることが求められ、有害事象と治療効果のバランスを取ることが必要ですが、この方面での研究はコンセンサスのある知見はまだ限られています。従来は、医者の勧める良い治療とは、長生きのできる治療で、従ってⅢ相臨床試験の固いエンドポイントは全生存率でした。高齢者に対する治療では、若い患者以上に、QOLや個々の患者さんの人生哲学が治療方針に反映される割合が多くなると思われます。患者さんとの緻密なコミュニケーションを取ることで、この方面の知見を集積していきます。
部長 柏木広哉
![]() 眼科のあゆみ
眼科のあゆみ
静岡県立静岡がんセンター眼科は、日本では3施設しかないがんセンターの眼科です。眼腫瘍は希少疾患ですが、開院以来着実に実績を積み重ね、約1,000例の診察治療を行ってきました。2007年からは抗腫瘍薬による涙道障害(流涙症状)に対しての涙道内視鏡検査併用涙管チューブ挿入術を開始、また抗腫瘍薬によるその他の眼副作用対策を開始しました。2017年から眼悪性腫瘍の遺伝子解析研究を行っています。学術面では、2017年日本眼瞼義眼床手術学会(沼津)を学会長として開催しました。さらに、2021年の第121回日本眼科学会総会シンポジウム「ぶどう膜悪性黒色腫のゲノム解析」、第75回日本臨床眼科眼科学会シンポジウム「眼腫瘍に対する新しい化学療法」を担当し、癌治療学会でのセミナーや国際眼腫瘍学会(ISOO)などでも発表を行いました。現在、数多くの原稿執筆、日本神経眼科学会評議員(編集委員)、日本眼科医会倫理委員会委員などの役職に就いています。
![]() 現在の状況
現在の状況
医師1名、視能訓練士1名、看護師1名、医療補助員1名での診療体制です。
①眼腫瘍の診療:頭頚部外科、再建・形成外科、皮膚科、画像診断科、放射線治療科、歯科口腔外科、病理診断科と密に連携しチーム医療を実践しています。手術は眼瞼がんの完全摘出と再建治療。眼球摘出例に対する義眼台作成、眼窩内容除去術に対するエピテーゼ作成、眼球温存涙道がん手術などを行っています。また、結膜扁平上皮がんに対する抗がん剤点眼治療、結膜や眼窩の悪性リンパ腫に対する放射線治療を施行しています。さらに、頭頚部がんの放射線治療後の眼障害の予防、治療も行っています。
②抗腫瘍薬による眼副作用対策:症例数に関しては、国内トップクラスで、腫瘍内科と密に連携しています。従来の殺細胞性の抗がん剤に加え、近年の分子標的薬や免役チェックポイント阻害薬による、涙道、角膜、網膜、視神経障害に対して副作用対策の充実や研究に取り組んでいます。特に涙道障害に関しては、手術のみならず予防目的(抗がん剤で暴露された涙を洗い流す)での点眼指導も行っております。
③遺伝子解析研究:現在、ぶどう膜悪性黒色腫、眼瞼脂腺がん、涙道がんの3疾患について、症例を蓄積し解析中です。
![]() 未来に向けて
未来に向けて
眼科勤務医が減少中の状況ですが、日本の眼腫瘍やがん患者の支持療法を担う中心病院として、邁進していきます。
部長 吉川周佐
![]() 皮膚科のあゆみ
皮膚科のあゆみ
皮膚科は、2002年9月の開院時より診療実績を着実に積み重ねることにより全国の皮膚腫瘍に携わる診療施設の中での地位を高めてきました。六大皮膚がんである悪性黒色腫、基底細胞がん、有棘細胞がん、乳房外パジェット病、メルケル細胞がん、血管肉腫においては静岡県内だけではなく日本国内の中でも有数の症例数を誇っています。2011年からは悪性黒色腫に対するニボルマブの国内初の臨床試験に参加、その後も免疫チェックポイント阻害薬治療やBRAF/ MEk 阻害薬治療の全ての臨床試験に参加し治療の確立に貢献しています。また全国の各施設よりレジデント研修を受け入れており、皮膚がんに対する診断・治療方針などの考え方などの教育も開院翌年から継続して行っています。診断面では早稲田大学およびルンド大学と共同で色素性腫瘍に対するハイパースペクトルイメージ装置の活用による、より安全にそして正確な診断を目指し研究を継続しています。人材育成面では現在まで28名のレジデント医師に対し皮膚がん診療の基礎、そして豊富な症例数から実践を教育し、日本全国の皮膚がん治療の発展に努めています。皮膚がん診療以外にも抗がん剤により皮膚障害に対する支持療法での関与も年々増加傾向にあります。特に分子標的治療薬の皮膚障害には外来にて積極的に参加し治療継続に貢献しています。
![]() 現在の状況
現在の状況
当科は、現在スタッフ4名で外来診療および手術や薬物療法を行っています。手術は週1回の全身麻酔手術に加え、局所麻酔下での手術はほぼ連日行っており、毎年年間約240例に施行しています。皮膚がんにおいて重要な手技であるセンチネルリンパ節生検も例年30例に施行し、的確な病期診断のもと術後治療やフォローアップを行っています。術後治療として術後補助化学療法や補助放射線療法のいずれも積極的に用いており、術後補助化学療法としては病期ⅡB以上の悪性黒色腫に対し免疫チェックポイント阻害薬やBRAF/MEK阻害薬を用いた治療を、切除不能症例においても悪性黒色腫では免疫チェックポイント阻害薬やBRAF/MEK阻害薬治療、血管肉腫では化学放射線療法などを用い、積極的な治療を行っています。放射線治療に関しては、術後照射や切除不能例に対し放射線・陽子線治療科とのカンファレンスを定期的に行い、治療戦略を検討しています。診断面においても病理診断科と毎週カンファレンスを行い、正確な診断のもとに治療を行うことを徹底しています。積極的治療が困難となった症例に対しては緩和医療科の介入のもとで症状緩和に努め、当科または緩和医療科で最期まで看取る方針としています。また、当科の特徴として皮膚障害への介入があります。開院後から全国に先駆けて抗がん剤、分子標的治療薬の皮膚障害への対応に力を入れてきました。この経験を生かして頻出する新規薬物療法を取り入れ新たに出現する皮膚障害や放射線皮膚障害などに対し積極的に介入し、当院が掲げるチーム医療の考え方の下、中心となってマネジメントを行っています。また近年注目されてきているアピアランスケアにおいては、ガイドライン作成にも参加し、当院においてもその概念も取り入れながら患者さんの治療意欲を継続する取り組みを行っています。現在、消化器内科と共同し分子標的治療役に対する新たな外用薬の臨床試験も進行中です。皮膚がんは希少がんであることから遺伝子パネル検査も積極的に用い、標準治療では奏効を認めなかった症例に対する治療に対しても出来る限り選択肢を探す方針としています。
![]() 未来に向けて
未来に向けて
当科は、今後も患者さんやご家族と綿密に対話を行い、ニーズに合わせた積極的な治療や緩和治療を進めていきます。
皮膚がんの治療では、新規治療を含めて一歩進んだ治療を行うことはもちろん、既存の治療法に関しても安全にそして確実に治療を遂行できる環境を作っていくことに努めていきます。高齢化が進むにつれて皮膚がんはさらに増加していくことが予想されます。その中で高齢者、超高齢者に対する皮膚がん治療はまだ確立されたものがない現状があります。当科は高齢者を診察する機会も多く、当科の治療方針が全国の皮膚科のモデルとなるように、実際の臨床経験を重ねるとともに研究なども進めていきたいと考えています。
![]() 再建・形成外科のあゆみ
再建・形成外科のあゆみ
再建・形成外科は2002年に中川雅裕、井上啓太の2名でスタートしました。開設時の目標として①整容面と機能面を重視したがん切除後の再建手術、②多職種チーム医療による術後機能とQOL(生活の質)の向上、③再建外科医を増やして全国のがん患者さんを幸せにするの三つを掲げ、取り組んできました。今までに46名の医師が在籍し、大学教授2名(浜松医大、獨協医大)とがん専門病院の部長2名(栃木県立がんセンター、国立がん研究センター中央病院)を含む多くの再建外科医が、各地で活躍しています。長らく中川雅裕が部長を務めましたが、2020 年8月に安永能周が引き継ぎました。
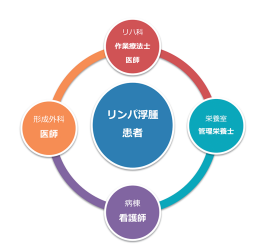
静岡がんセンターの再建・形成外科は一般的な形成外科と異なり、がん治療で失われた体の組織や機能、見た目を取り戻す「再建外科」に特化しています。その中でも①頭頸部再建、②乳房再建、③リンパ浮腫(リンパ節郭清後に生じる手足のむくみの治療)の三つが診療の柱になっています。2021年の手術件数は464件で、毎年増え続けています。464件のうち、高度な技術を要する遊離皮弁移植(顕微鏡を使って直径1〜2mmの血管をつなぎ、体の別の部位から血流のある組織を移植する)が110件(23.7%)を占め、その成功率は98.2%でした。遊離皮弁移植は2016年に1,000件を突破し、その技術を学びに全国からレジデントが集まっています。
診療と並んで、常にリサーチマインドを持って研究活動を行っており、臨床研究中核病院の指定要件である特定臨床研究や、中小企業庁のサポイン事業を実施しています。頭頸部再建に関する多施設共同研究グループ(OPERA)では静岡がんセンターの部長が代表を務め、All Japan体制で臨床的課題の解決に取り組んでいます。毎年、国際学術誌への論文発表を行っており、最新の技術や治療成績について、静岡から世界に向けて発信を続けています。
学会活動では、2016年7月に中川雅裕が第51回中部形成外科学会を主催しました。中川雅裕はまた、静岡がんセンター在籍時の活動が評価され、2024年6月に第48回日本頭頸部癌学会の会長を務める予定です。
![]() 現在の状況
現在の状況
2022年12月現在、9名の常勤医(スタッフ5名、レジデント4名)が診療にあたっています。がん専門病院の中では、がん研有明病院と国立がん研究センター(中央病院、東病院)に次ぐ、全国有数の規模です。スタッフ5名は柱となる3分野のうち、いくつかを専門に持ち、各自が得意分野を活かして診療、研究、レジデントの教育を行っています。レジデントは出身大学や診療科の垣根を越えて、未来の再建外科を担うという高い志を持って集まっています。また、3分野それぞれに、スペシャリストが1名ずつ非常勤医師として在籍し、常勤医と連携して診療の質を高めています。
三つの柱のうち頭頸部再建では、キャンサーボードに参加して頭頸部外科医と切除範囲や予定している術後治療の情報を共有し、術後の摂食・会話機能が高い再建手術を安全に行うことに努めています。数多くの選択肢が存在する乳房再建では、患者さんの乳房に対する思いに耳を傾け、その患者さんにとって最もふさわしい再建方法を提案するshared decision making(共有意思決定)を行っています。単に美しい乳房を作ることを目的とするのではなく、乳房再建という選択を知ることで、患者さんが乳がんと向き合えるようになることを目指しています。三つ目の柱であるリンパ浮腫ではまず、リハビリテーション科(医師、作業療法士)が基本となる複合的治療(圧迫療法を中心とする非手術的治療)を行います。複合的治療で浮腫が改善しない場合には、直径1mmに満たないリンパ管を静脈につなぎ、手足に貯まったリンパ液を静脈へ逃がす手術(リンパ管細静脈吻合術=LVA、図1)を行います。LVAには繊細な技術と同時に、患者さんを多方面から支えるチーム医療が重要です(図2)。形成外科とリハビリテーション科の他、栄養室(管理栄養士)、病棟(看護師)を加えた4部門が月1回、多職種カンファレンスを行い、情報を共有してチームでLVAを行っています。
再建・形成外科はがん治療後のQOLを高めることに特化しているため、臓器の枠を越えて、頭頸部外科、乳腺外科、食道外科、整形外科、肝胆膵外科など、あらゆる外科系診療科から手術協力の依頼を受け、「Surgeon’s surgeon」の役割を担っています。がんの手術を受けた全ての患者さんが元の生活に戻れるよう、フットワークの軽さとアクティビティの高さを心掛けています。
三つの柱のうち乳房再建とリンパ浮腫の二つは、がん治療で生じた後遺症に対する治療、つまり、がん支持療法と考えることができます。一般的には、がんによる痛みや抗がん剤による吐き気の治療、心理的サポートなどを支持療法と呼びますが、がん支持療法として手術を行うことが、他の診療科にはない、再建・形成外科の大きな特色です。
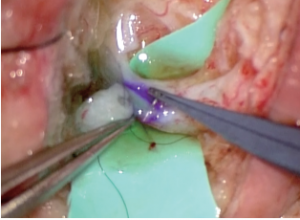 |
 |
| 図1 顕微鏡下で行うリンパ管静脈吻合術 | 図2 リンパ浮腫の多種職チーム医療 |
![]() 未来に向けて
未来に向けて
静岡がんセンターには多くの再建外科医が在籍しますが、全国ではまだまだ再建外科医が不足しています。これからの10年間は「再建外科医を増やして全国のがん患者さんを幸せにする」という開設時の目標を達成できるように、静岡がんセンターで学んだ後に、次世代の再建外科医を育てられる人材の育成を目指します。そのために、各自が手術の腕を磨くのはもちろんのこと、日頃から①チーム医療、②リサーチマインドの二つを意識し、常に教育的な視点を持って診療や研究を行うことを求めていきます。
近年、力を入れているリンパ浮腫の多職種チーム医療は、全国的に見ても先進的な取り組みであり、関連学会で多くの関心を集めています。静岡がんセンターのチーム医療をモデルケースとして全国に発信し、必要とする治療を受けられない「リンパ浮腫難民」がゼロになることを目指します。
部長 片桐浩久
![]() 整形外科のあゆみ
整形外科のあゆみ
整形外科は2002年9月に現在名誉院長の高橋満部長の下、片桐浩久、高木辰哉(現順天堂大学准教授)の3名で発足しました。多くのがんセンターでは骨・軟部から発生した腫瘍の治療が主体であり転移性骨腫瘍の治療は顧みられることはあまりないのですが、3人とも開院前から骨転移の治療を積極的に行うことで意気投合していました。そのため当初から骨・軟部原発の腫瘍だけでなく、転移性骨腫瘍の治療もメインテーマとして診療を行ってきました。2010年に高橋満が副院長に就任するにあたり、片桐が部長を拝命しました。現在では県外の大学からレジデントを迎えることもできてスタッフ4名、レジデント2名、名誉院長1名の計7名で診療を行っています。
![]() 現在の状況
現在の状況
現在の平均入院患者数は22名、年間手術件数は280件であり開院当初の2倍となっています。また転移性骨腫瘍は年間300から350名の患者を治療しています。これらの症例の全てをリストに保存してあり、おそらくこれは単一の施設としては日本で最大かつ最長の骨軟部腫瘍に関するデータベースと推測します。
当科の特色を三つ挙げます。第一は、発生部位や巨大なサイズのために切除できない肉腫に対して、相乗効果を期待して陽子線治療やIMRTを駆使した高精度高線量の照射に抗がん剤を併用した治療を行っていることです。放射線治療のみあるいは抗がん剤のみといった従来からある治療であれば1、2年の生存しか期待できないうえに、巨大な腫瘍のために強い苦痛のうちに終末期を迎えなければならないような症例であっても、10年以上にわたり長期の腫瘍制御を得られている症例が複数あります。第二に悪性骨腫瘍切除後の再建に際し、可能な限り腫瘍用人工関節ではなく自家処理骨による生物学的再建を行っていることです。2010年までは70℃ 15分で熱処理をした加温処理骨を使っていました。しかし2011年以降は骨癒合率を上げ靭帯組織の処理も可能ならしめるため液体窒素処理骨を使用しています。また3Dプリンターで作成した実物大骨モデルで手術のシミュレーションを行い、さらには手術中にナビゲーションシステムを用いることで、従来に比べてより精密かつ正確な骨切除ができるようになっています。第三として転移性骨腫瘍の治療に際し各症例の全身状態を考慮し個別化した治療を行っていることです。例えば放射線治療に抵抗性の腫瘍であれば高精度高線量の放射線治療を、一方、全身状態が不良であればより短期間で患者負担の少ない短期照射を行う、というようにしています。また大腿骨骨転移の手術の際には患者の全身状態、予後予測や原発病巣の種類を考慮して、侵襲の少ない「金属製インプラントによる内固定」と侵襲が大きいが局所根治性に優れた「病巣切除後人工関節、人工骨頭に置換」を使い分けるようにしています。リハビリテーション科と協力し患者教育用の資材を作成配布し、週1回理学療法士、看護師とともにリハビリテーションの状況を確認するための回診を行っていることも当科の特徴です。このような他部門と協力し多職種チームで骨転移の治療を行っていく方式は日本だけでなく世界的にも類を見ない最先端の方式です。他施設の医師が見学に来たり、骨転移の管理について講演に呼ばれたりすることも毎年複数回あります。
こういった先進的な取り組みが学会で評価されてきました。2022年日本整形外科学会骨軟部腫瘍学術集会では宮城道人が自家処理骨を用いた再建について発表しBest Presentation Award 金賞を受賞しました。さらに2021年度レジデントであった嶋谷彰芳が脂肪肉腫に対する放射線治療をテーマに2022年10月癌治療学会で発表しYoung Oncologist Awardを受賞しています。
 |
 |
| 術中CTを利用したナビゲーションシステム | 3Dプリンターで作成した実物大骨モデル |
![]() 未来に向けて
未来に向けて
我々には当院で行っている独創的な治療について、外部に向けて発表していく責務があります。これにはアカデミックの世界に向けて行うべきことと、広く社会に向け行うべきことがあります。陽子線治療と化学療法の併用、また処理骨を用いた生物学的再建については英語の論文で世界に向けて発信するべきです。多職種チーム医療による転移性骨腫瘍の治療は書籍出版で国内の医療従事者または患者に向けて発信することがふさわしいと考えます。以上の2点を2年以内に実現化することが第一の目標です。
今後10年間の目標は若い骨軟部腫瘍専門整形外科医を育てることです。30年前と比べると整形外科を専攻する医師自体が半減しています。そのためもあり全国的に骨軟部腫瘍の治療を担う整形外科医師が減少しており、多くの県で若手医師が枯渇しています。骨軟部腫瘍の治療の習得には専門施設での5年以上の修練が必要であり次を担う人材の確保は喫緊の課題です。第一の目標を実現化する活動を通じ静岡県のみならず日本全体に骨軟部腫瘍治療の重要性と興味深さを広め、今後を担う骨軟部腫瘍専門整形外科医の育成を達成していきたいと考えています。
部長 百合草健圭志
![]() 歯科口腔外科のあゆみ
歯科口腔外科のあゆみ
歯科口腔外科は、2002年9月の開院時から、初代部長 大田洋二郎の下、全てのがん患者さんを口からサポートすることに取り組むため、支持療法、地域との連携、人材育成を三つの目標を掲げ、着実に実績を積み重ね成長・深化してまいりました。一つ目は、がん治療を受ける患者さんを支えるための支持療法です。がん治療時には様々な口腔の有害事象、合併症が起こり、患者さんを苦しめ悩ませます。口腔支持療法では、治療開始前、治療中、治療後まで絶え間なく、歯科医師、歯科衛生士が患者さんとともに口を管理し、トラブルを予防し、辛い症状を和らげる取り組みです。静岡がんセンターから始まったがん口腔支持療法は、2012年には健康保険に収載され、現在では全国のがん診療を行う拠点病院の歯科で必須の治療として実施されるまでに普及しています。二つ目は、地域の歯科診療所との連携です。全てのがん患者さんは、口のトラブルが起こる可能性があり、口腔支持療法を受けることが推奨されます。しかし、病院内の歯科だけで院内全てのがん患者さんに対応することは不可能です。もともと患者さんの口腔内を定期的に管理する「かかりつけ歯科」である地域歯科医院が連携登録歯科医となることで、口腔支持療法を地域と連携して行う体制の構築に取り組みました。多くの課題がある中、静岡がんセンターのある静岡県東部の九つの郡市区歯科医師会、静岡県歯科医師会の全面的な支援を受け、一つ一つ課題を克服し、連携体制を確立することができました。今では静岡県で確立した連携登録歯科医方式を踏襲して、日本歯科医師会、国立がん研究センターと共に、日本全国47都道府県で同じような連携登録歯科医による協力体制を普及させています。三つ目は、がん口腔支持療法の携わる歯科医師、歯科衛生士の人材育成です。静岡がんセンターでは開院以来、歯科医師レジデント制度、多職種レジデント制度(歯科衛生士)のもと、各種がんにおける幅広い技術や知識を修得すること、全国に先駆けて実践してきた多職種チーム医療を経験することで、がん口腔支持療法を実施する優れた歯科医師、歯科衛生士を育成してきました。当院のレジデント卒業生は、多くサンスターと共同で開発した低刺激の口腔ケア製品「バトラー SGシリーズ」のがん診療拠点病院で、口腔支持療法を実践する歯科専門家として活躍しています。また、ファルマバレープロジェクトの中ではオーラルケア用品を扱う代表的な企業の一つであるサンスター株式会社と協働して、がん患者さんの口腔ケア用品の開発も行っています。
![]() 現在の状況
現在の状況
現在は、歯科医師6名(歯科医師レジデント含む)、歯科衛生士5名(多職種レジデント含む)で診療を行っています。がん患者さんを口からサポートすることを実施するため、院内でトップの新患数を診療するとともに、連携登録歯科医、地域歯科医院との強力な連携体制のもと多くの逆紹介を行うことで、入院・外来を問わない、シームレスで継続的な口腔管理を行っています。多くの患者さんから、がんセンターおよび信頼する「かかりつけ歯科医」が協働してサポートする体制には、安心を感じるとの声をいただいています。より多くの患者さんが自身の口のことに関心を持ってセルフケアを実践することの啓発を継続していきます。がん口腔支持療法は、手術、抗がん剤、放射線治療、緩和ケアなどのがん治療におけ全ての分野で実施されています。手術領域では、全身麻酔手術前から口腔管理することで、術後肺炎や気管挿管時の歯牙脱落トラブルを予防しています。抗がん剤・放射線治療の領域では、口内炎や口腔内の感染(細菌、ウイルス、真菌)、口腔乾燥などの合併症への対応を行っています。緩和ケア領域では、最後まで口から食べることや家族との会話、コミュニケーション手段として重要である口の状態の維持を支援しています。患者さんの置かれた状況は様々であるため、患者さんそれぞれの希望に合わせた口腔サポートを行うことを心がけています。そのために、疾患だけでなく患者さんという一人の個人の暮らしを支えられるように向き合っています。地域と一体となり患者さんを支えることができる連携登録歯科医、静岡県歯科医師会および地域歯科医師会の存在は、本当に大きな財産です。
![]() 未来に向けて
未来に向けて
歯科口腔外科は、がん患者さんを口からサポートすることに取り組んできました。口腔支持療法をより発展させ、口から患者さんの暮らしを支えることを目標にこれからも進んでいきます。加齢により心身が疲れやすく弱った状態をフレイル(虚弱)と呼びます。筋肉量の減少および筋力が低下すると、歩く、立ち上がるなどの日常生活の基本的な動作に影響が生じ、介護が必要になったり、転倒しやすくなったります。筋肉量の減少には栄養状態の低下、具体的にはたんぱく質摂取量の低下が影響しています。これは、口の衰えである、オーラルフレイルが大きな要因の一つと考えられています。歯を失い、義歯が使用できないと、十分に咀嚼できず、肉や魚などのタンパク質の摂取量が減少します。つまり、口の衰えが全身の衰えのきっかけとなっているのです。これからのがん口腔支持療法では、オーラルフレイルの有無を確認し、口腔だけでなく全身のサポートの必要性を評価しながら、がん患者さんの治療および療養生活の質の維持に努めていきたいと思います。
多くの患者さんが、ご自身の口に関心を持ち、かかりつけ歯科での定期的な口腔管理を行い、安心・安全にがん治療を受けられるよう、今後も取り組んでいきます。
 |
| サンスターと共同で開発した低刺激の口腔ケア製品「バトラーSGシリーズ」 |
部長 山﨑健太郎
![]() 消化器内科のあゆみ
消化器内科のあゆみ
消化器内科は開院以来、消化器領域の腫瘍に対する薬物療法を担ってきました。開院時は内視鏡科とともに患者さんの診療にあたり、内視鏡検査、処置、治療も行っていましたが、薬物療法、内視鏡手技の発展に伴い専門性が高くなったことから、開院4−5年後からは薬物療法に特化して治療を行っています。薬物療法については、切除不能進行・再発症例のみならず、術前・術後に行う周術期薬物療法、放射線や陽子線を用いた根治的薬物放射線療法も行っています。薬物療法の進歩に伴い、従来の殺細胞性抗がん薬のみを用いた治療から、分子標的治療薬、免疫療法を用いた治療、および治療の適応を判断する目的の遺伝子関連検査も診療に導入しています。また、臨床だけではなく、新たに有効な治療や支持療法を開発し患者さんへ届けられるよう治験や臨床研究を積極的に実施しています(第I相試験11件、第II相試験17件、第III相試験23件)。
![]() 現在の状況
現在の状況
消化器内科が担当する領域は頭頸部がん、食道がん、胃がん、大腸がん、膵臓がん、胆道がんなど多岐にわたり、現在、スタッフ10名(副院長、原発不明化部長含む)で診療をしています。
2021年の実績では頭頸部がん257件、食道がん189件、胃がん307件、大腸がん604件、膵臓がん381件、胆道がん110件の薬物療法(治療法ベース)を実施しました。また、遺伝子関連検査として、RAS遺伝子検査、BRAF遺伝子検査、MSI検査、HER2検査、BRCA検査、CPS/TPS検査、HPV検査などを対象となるがん腫において実施し、その結果をもとに治療法を提案しています。また、当院はがんゲノム医療中核拠点病院に指定されていることから、遺伝子パネル検査も積極的に実施しています。
各領域の治療としては、頭頸部がんに対しては導入薬物療法、根治的薬物放射線療法、緩和的薬物療法を、食道がんに対しては切除可能例に対する術前薬物療法、切除不能例に対する根治的薬物放射線療法、緩和的薬物療法を、胃がん、大腸がん、胆道がんに対しては手術例に対する術後補助化学療法、切除不能例に対する緩和的薬物療法を、膵臓がんに対しては術前薬物療法、術後薬物療法、緩和的薬物療法を行っています。
薬物療法の治験・臨床研究については、2022年12月時点で頭頸部がんでは6件、食道がん10 件、胃がん10件、大腸がん13件、膵臓がん4件、胆道がん1件を実施しています。薬物療法を行う際には副作用に対するマネージメントが必須であり、当科スタッフも副作用マネージメントについて習熟してはいますが、消化器内科のみで対応が難しい場合は、その症状に応じて当院の皮膚科、眼科、歯科口腔外科、循環器科、感染症科、内分泌・代謝科などの専門家にコンサルテーションを行い、患者さんが可能な限り安全に安心して薬物療法が継続できるよう診療しています。また、病状の進行に伴う各種症状についても、可能な限り軽減できるよう他科と協働して緩和治療を行うとともに、当院緩和医療科や近隣施設への橋渡し役も務めています。
![]() 未来に向けて
未来に向けて
まず初めに、当科を受診された患者さんが、薬物療法だけではなく我々が提供する全ての診療を納得し安心して受けられるよう、知識、人格ともに質の高いスタッフを確保したいと思います。また、消化器領域の薬物療法に興味がある若手の医師(レジデント、研修医)を広く募集し、次の時代に我々の診療を引き継ぎます。消化器内科の担当する領域は多岐にわたり、ゲノム医療をベースとしたプレシジョン・メディシンの導入を含め治療内容も日々進歩していることから、その時々で患者さんに最適な治療を提供できるよう、国内、海外を問わず最新の情報を収集し、スタッフ内で共有し協力し診療にあたります。また、これまでに当科スタッフが参加、実施した治験や臨床試験により各領域で重要とされるエビデンスが創出されていますが(下記1−6 参照)、引き続き診療と並行して臨床研究にも従事していきます。
当科スタッフが主体となって実施した第III相臨床試験
1)JASPAC 01試験:切除後膵癌の補助化学療法におけるゲムシタビン塩酸塩療法とS-1療法の第III相比較試験
2)WJOG4407G試験:切除不能・再発結腸/直腸がん初回化学療法例に対する5-FU /レボホリナートカルシウム+オキサリプラチン+ベバシズマブ併用療法 対 5-FU /レボホリナートカルシウム+イリノテカン+ベバシズマブ併用療法のランダム化第Ⅲ相試験
3)JFMC48試験:発危険因子を有するハイリスクStageII結腸がん治癒切除例に対する術後補助化学療法としてのmFOLFOX6療法またはXELOX療法の至適投与期間に関するランダム化第III相比較臨床試験
4)JCOG1314試験:切除不能または再発食道癌に対するCF(シスプラチン+5 -FU)療法とbDCF(biweeklyドセタキセル+CF)療法のランダム化第III相比較試験
5)JCOG1912試験:頭頸部癌化学放射線療法における予防領域照射の線量低に関するランダム化比較試験
6)JCOG2014試験:標準化学療法に不応・不耐な切除不能進行再発大腸癌患者を対象としたTrifluridine/Tipiracil単剤療法とBi-weekly Trifluridine/Tipiracil+Bevacizumab併用療法のランダム化比較第III相試験
部長 高橋利明
![]() 呼吸器内科のあゆみ
呼吸器内科のあゆみ
開院以来、呼吸器内科では一人一人の患者さんに対して最善の医療を提供するとともに、科学に裏付けされた治療選択肢を増やすために数多くの臨床研究を実施してきました。進行期非小細胞肺がんで用いられる薬物療法においては、当院開院までは長らく細胞障害性抗がん薬がその中心を担ってきましたが、開院から20年経過した現在では、数多くの分子標的薬や免疫チェックポイント阻害薬が薬物療法の主体となっています。これらの新規薬剤のほとんどの臨床開発(治験)に当科は携わっており、後期試験(第Ⅱ相、第Ⅲ相)だけではなく、近年はFIH(First in human)試験を含む第Ⅰ相試験にも積極的に取り組んでいます。また、新規薬剤の開発と並行して、標準治療の確立を目的としたJCOG(Japan Clinical Oncology Group)やWJOG(West Japan Oncology Group)などの大規模臨床研究グループでの多施設共同臨床試験にも積極的に参加してきました。さらには治験や大規模臨床試験では不適格となることが多い高齢者、PS(Performance Status)不良例、合併症を有する症例等に対する臨床試験を当施設主導で進めています。
呼吸器内科では、肺がん、悪性胸膜中皮種などの胸部悪性腫瘍に対する内科的治療を担当しています。2021年には304名に対して新たに薬物療法を開始しており、そのうち日常診療での分子標的薬の導入は54名、免疫チェックポイント阻害剤の導入は130名でした。また、観察研究を含む臨床試験への新規登録は151名にのぼり、治験には53名の患者さんに参加していただきました。
呼吸器内科単科での活動以外にも、村上晴泰医長は化学療法センター部長として急増する外来化学療法を安全かつ円滑に実施するためのマネジメントを担当しています。釼持広知医長(ゲノム医療支援室部長)他3名がゲノム医療支援室と併任となり、がんゲノム医療中核拠点病院としてのエキスパートパネルの運営にあたり、現在では包括的がんゲノムプロファイリング検査から全ゲノム解析にも業務が広がっています。内藤立暁医長は栄養療法とリハビリを統合した支持療法をがん薬物療法と併用する意義を明らかにする臨床研究を静岡がんセンター内で開始し、現在はAMED主任研究者として全国組織の研究グループを率いており、MASCC(Multinational Association of Supportive Care in Cancer)において、Nutrition & Cachexia Study GroupのVicechairを担っています。また、部長である高橋は2017年に当施設で初の医師主導治験を他の呼吸器内科スタッフとともに治験責任医師として主導し、臨床研究中核病院指定を目指すために強化された臨床研究支援センター内のデータ管理室長を併任しています。
開院当初の目標であった「科学に裏付けされた治療選択肢」の開発を目標に実施してきた数多くの臨床研究の成果である英語論文のうち、筆頭著者が静岡がんセンター所属である6報(① Yamamoto N. J Clin Oncol 2010;28:3739-45., ②Murakami H. Lung Cancer 2014;84:67-72., ③ Takahashi T. Lancet Oncol 2017;18:663-71., ④Kenmotsu H. J Clin Oncol 2020;38:2187-86., ⑤ Nakashima K. Invest New Drugs 2020;38:1854-61., ⑥Kenmotsu H. J Clin Oncol 2020;38:4292301.)が2022年版肺癌診療ガイドラインに引用され、NCCN Guidelines Version 2.2023には2報(①Wakuda K. Lung Cancer 2014;84:139-44., ②Takahashi T. Lancet Oncol 2017;18:663-71.)が引用され、国内外で高く評価されています。また、前任の呼吸器内科部長であった山本信之和歌山県立医科大学教授兼副院長をはじめ、赤松弘朗同准教授、解良恭一埼玉医科大学国際医療センター教授、今井久雄同准教授、宿谷威仁順天堂大学准教授、三浦理新潟県立がんセンター部長といった当施設のOBが日本の肺がん診療をリードしているといっても過言ではありません。
![]() 現在の状況
現在の状況
2022年12月現在、常勤スタッフ9名に加えて、チーフレジデント3名/レジント4名(他科ローテンション中も含む)で、1日平均100名程度の外来患者さんと60−70名程度の入院患者さんの診療にあたっています。呼吸器内科では数多くの特定臨床研究(2022年12月現在14試験)を主導しており、このうち高遼医長、和久田医長はともにWJOGでの多施設共同研究の研究事務局を務めています。特定臨床研究以外にも小野医長は呼吸器外科と病理診断科と共同で周術期治療の病理診断におけるAI活用の研究を開始しており、小林医長は当施設での呼吸器内視鏡診断・治療の責任者を担いつつ新たな診断デバイスの開発を目指しています。また豆鞘医長は HOPEオンコパネルを用いた特定臨床研究を主導しており、チーフレジデント児玉医師も多施設共同臨床研究の事務局を務めるなど、全スタッフが臨床研究に積極的に取り組むマインドを持ち合わせています。
![]() 未来に向けて
未来に向けて
日常診療での最善の医療の提供と新たな治療開発を目標とする臨床研究を推進するとともに、がんゲノム医療推進のために診療科横断的な早期薬剤開発の体制を他診療科とともに強化していかなくてはならないと考えています。がん診療に興味をもつ全国の若手医師に研修先に選んでもらえるよう人材育成にこれまで以上に注力し、研修後に全国で静岡がんセンターのポリシーを共有しながら日本のがん診療を推進する仲間をこれまで以上に広げていくことが目標となります。
部長 小野澤祐輔
![]() 原発不明科のあゆみ
原発不明科のあゆみ
原発不明科は日本で初めてできた診療科の一つとして、静岡がんセンターの開院と同時に誕生しました。初代原発不明科部長は秋山靖人現研究所長が務めました。2005年11月、研究所棟の開設とともに秋山部長が研究所に移り、2010年7月1日小野澤祐輔が原発不明科部長に着任するまでは原発不明がんの診療は消化器内科、呼吸器内科で行われていました。長らく原発不明がんの臨床試験は困難と考えられていましたが、ゲノム医療を用いた臨床試験が行われるようになり、2007年よりWJOGの原発不明がんに対する臨床試験に参加、そして2018年に保険収載された遺伝子パネル検査を原発不明がんや、希少がん治療に積極的に活用しています。
![]() 現在の状況
現在の状況
静岡がんセンターの原発不明科は、様々な病態の原発不明がんに挑むと同時に、ゲノム医療、遺伝子パネル検査を積極的に取り組み、新たな治療の開発に努めています。診療圏も広く静岡県内はもちろん山梨県、神奈川県西部までを圏域にしています。当然静岡県内は圧倒的に症例数が多いと自負しています。2021年度は原発不明がんとして64例紹介を受け、そのうち20例が原発不明がんでした。原発不明がんとして紹介されてきた症例でも、原発巣が判明したために院内の他科での受診や、近隣のがん拠点病院への逆紹介があり、またセカンドオピニオンも積極的に行っています。現在は消化器内科の一員として活動しており、頭頚部がん、消化器がん、造血器腫瘍、体幹肉腫や希少がんの診療、臨床第一相試験を行っています。
![]() 未来に向けて
未来に向けて
2006年6月23日にがん対策基本法が成立し医療者に対するがんの教育体制も整備されてきました。しかし、静岡県内の原発不明がん診療体制はほとんど皆無であり当院が一身に背負ってきましたが、最近はがんプロフェッショナル養成プランの成果と考えられますが、一部のがん拠点病院で原発不明がんの診療が見受けれられるようになってきました。静岡がんセンターとして積極的に支援をしていくことを目指しています。
またゲノム医療の進歩に伴い原発不明がんがどうして原発不明がんになったのかということをテーマに研究を突き詰めていきたいと考えています。
希少がんに関しても一部の疾患に関しては県内唯一の診療病院として国立がん研究センター中央病院、愛知県がんセンターと連携し先端的な医療にも取り組んでその一翼を担うべく奮闘しています。
部長 池田宇次
![]() 血液・幹細胞移植科のあゆみ
血液・幹細胞移植科のあゆみ
当科は、白血病や悪性リンパ腫、多発性骨髄腫などの造血器悪性腫瘍、いわゆる「血液がん」に対する、全ての治療を高いレベルで提供することを目標として設置されました。通常の化学療法や放射線療法に加えて、造血幹細胞移植療法を行っていることが当科の特徴の一つといえます。特に他人の造血幹細胞を移植する「同種造血幹細胞移植」を行っているのは、静岡県東部地域では当科のみであり、地域の造血器悪性腫瘍治療における最後の砦として重大な責任を自覚しています。前任の川上公宏から引き継ぐ形で2007年に新たなスタートを切りましたが、スタッフの確保や診療体制の構築など、決して順調な滑り出しではありませんでした。しかし多くの方々のご理解とご支援のお陰で少しずつ発展してきました。
造血器腫瘍は人口10万人あたり毎年30 〜 35人が発症するといわれています。従って静岡県東部では毎年500人程度の患者さんが生じることになります。2007年当時の紹介患者数は年間200 例ほどでしたが、絶滅危惧種ともいわれる血液内科医の不足により周辺医療機関の血液内科の閉鎖が相次いだこともあって、現在は年間350例を超える患者さんの紹介をいただいています。当科では様々なご縁でスタッフを増やすことができたことで、多くの患者さんの治療に対応することができています。この豊富な症例数と各スタッフの研鑽を背景に、日本血液学会および日本輸血・細胞療法学会の教育研修施設となっています。
造血幹細胞移植については、2007年に血縁者間同種造血幹細胞移植を開始し、同年に臍帯血移植施設認定を受けて症例数を増やし、翌2008年には非血縁者間同種造血幹細胞移植の施設認定を取得することができました。移植医療は典型的な多職種チーム医療であり、当院移植チーム構築が重要な課題でした。幸い当院開設以来の多職種チーム医療の推進が追い風となり、多くの方のご支援の下で質の高い多職種チームを目指すことができました。特に当科に専任の造血細胞移植コーディネーターが採用されたことで各部門との連携が円滑になり、当科の移植チーム医療が大きく発展しました。近年はHLA半合致移植まで移植の幅を広げることができており、年間50例程度の造血幹細胞移植を行っています。これは静岡県内では圧倒的な症例数を誇っており、同程度の移植症例数を維持しているのは全国でも20施設程度です。累積移植症例数も600例近くなっており、当院移植チームの経験値も上がっています。これにより日本造血・免疫細胞療法学会の移植認定施設(カテゴリー 1)を取得するとともに、厚生労働省の造血細胞移植推進拠点病院事業における地域拠点病院として、地域全体の移植医療の推進と質の向上にも取り組んでいます。最近では、移植チームの構築と運用についての講演依頼も来るようになっています。
![]() 現在の状況
現在の状況
2名のスタッフで24床の無菌混合病棟から始まった当科も、現在は37床の単科無菌病棟を6名の医師と1名の造血細胞移植コーディネーターで運用するまでに至っており、診療体制の充実に合わせて診療の質の向上も図っています。当院の10カ年計画における取り組みとしては、造血幹細胞移植後のサバイバーを対象とした長期フォローアップ外来の開設やAYA世代の患者さんに対する妊孕性温存への取り組みなどが挙げられます。長期フォローアップ外来は、がん治療のみならず合併症を抱えた生活支援や就労支援、さらにはご家族を含めた長期ケアにも取り組んでいます。AYA世代の妊孕性温存については、静岡県や生殖医療関連施設の協力を得て早期から積極的に取り組んでおり、実際にお子さんを授かったサバイバーも出てきています。
また治療成績向上のための臨床研究や、大学などとの共同での基礎研究も結果を出すことができ、国内外の学会や論文において成果を発表することができています。他のがん種と同様に、造血器腫瘍においても様々な分子標的治療薬や抗体薬の導入が進んでいますが、豊富な症例を活かして新規薬剤治験にも積極的に参加しています。その経験と実績からPhase-Iを含む治験依頼が増えています。これらの好循環により、様々な新しい治療について、オピニオンリーダーとして情報を発信できるようになっています。
![]() 未来に向けて
未来に向けて
近年、免疫療法ががん治療の大きな柱として発展しています。これまで血液内科では同種造血細胞移植という手段で免疫療法を行ってきましたが、二重特異性T細胞誘導抗体や、キメラ抗原受容体T細胞(CAR-T)療法などの免疫細胞療法が実診療に導入され、より安全な免疫療法として発展しています。残念ながら現状では施設要件の問題から当院でCAR-T療法を実施することができませんが、当院には研究所と共同で樹状細胞療法などの免疫細胞療法を早くから行ってきた歴史もあります。これらの経験や土壌を活かして、免疫細胞療法の分野にも取り組んでいきたいと思っています。
一定の成果とともに発展してきた当科ですが、まだまだ十分とは言えません。日常診療の質を上げるだけにとどまらず、もっと積極的に多くの研究に参加するとともに、当科独自の診療・研究を質の高いエビデンスとして発信し、将来の治療成績向上に寄与しなければなりません。血液診療を目指す若手が集まって切磋琢磨する、活気あふれる診療科を目指していきたいと考えています。
副院長・小児科部長 石田裕二
![]() 小児科のあゆみ
小児科のあゆみ
開設には大切な物語がありました。そしてこの大切な物語が今も、静岡がんセンター小児科を支えています。当初の計画に小児科併設はありませんでした。しかし、特に静岡県東部地域を中心とした、県民の声に後押しされて、小児科を併設し、小児がん診療を行うことの決断がなされました。二つ鍵がありました。一つは、小児がん診療の地域の偏在をなくして静岡県の東部地域の小児がんのこどもと家族が、遠方にある大学病院や、静岡市内の小児病院などで治療を受けるという選択肢しかない状況を良くしたいという多くの人の思い。もう一つは、成人のために、がんの先端医療を実践するために施設を作るのであれば、是非その恩恵をこどもたちにも届けようという思いでした。この真剣な思いが、出来上がりつつあった静岡がんセンターの計画を修正する力となり、小児科の立ち上げの力になっていきました。そして、成人がん診療における、がんの先端医療を小児がんにも広げ、小児がんのこどもたちに、よりよい医療を届けるということを目標に診療科を立ち上げました。小児科医師2名の規模で立ち上げて、その後、米国からチャイルドライフスペシャリスト(CLS)をチームに加えて、トータルケアのできる小児科として、小児がん診療のみならず、子育て世代のがん患者さんの支援、そしてそのおこさんたちの支援、そして、若い世代のがん患者さん(AYAがんと言います)支援と幅を広げてきました。規模は大変小さい小児科ではありましたが、この幅の広さが小児科の特徴です。いくつか紹介します。
小児陽子線治療:開設早期から小児陽子線治療を集学的治療の一部として導入しました。当時は、小児陽子線治療の有効性が期待されながら、実践している施設は世界でも数カ所に留まり、高度先進医療として、さらに将来の標準治療としての位置付けを得るために、多くの施設から患者さんを紹介していただき、治療を行いました。CLS、リハビリテーション科などのメンバーを加えた、こどもたちへの幅の広い支援を行いながら、チーム医療を実践してきました。これは後に小児陽子線の保険診療としての承認につながり、現在多くの施設で小児陽子線治療が普及するきっかけになったと自負しております。
治験を含む臨床研究:静岡がんセンターの臨床研究の組織としての基盤が、小児科の研究を大きく支えてきました。医師主導治験も本邦の小児がんへの最初の治験を実施するなどの新規治療に取り組みました。その後も、国立がん研究センター小児科などと協力して、数カ所の大学病院小児科、小児病院などと密な連携を図った臨床研究のチームを作り、高度先進医療や臨床研究を行い、日本で遅れがちな、こどもたちに早期に、新しい薬剤を提供するという仕組みを作っていくことを行ってきました。この取り組みも、後の企業が治験実施をするための大切な受け皿になりました。
固形腫瘍を中心とした小児がん診療:多くの診療科の連携が優れている病院の基盤が、小児がん診療を大きく支えてきました。特に整形外科、脳神経外科、陽子線治療科と連携して、小児悪性固形腫瘍を主な対象として、年間30名程度の新規患者さんの診療にあたっています。
AYA世代の診療:小児がんから成人への移行の間にいる、AYA世代診療については、小児病院や大学病院小児科と異なる環境から、社会の期待も大きく、これらに多くの力を注いできました。AYA世代病棟の新設、支援チームを多職種連携で立ち上げ、幅の広い支援を提供し、孤独になりがちなこの世代を、患者さんたちの中にある力を集めて、若者たちが笑顔で社会に戻れるような診療を目標として支援チームは活動しています。この活動は、国内のAYA診療の一つのモデルを作ってきたと思います。
子育て世代の支援そしてこどもたちの支援:小児がんのこどもたちだけではなく、親ががんに罹患したおこさんたちを支援することを、小児科の大切な目標にし続けてきました。ご自身が病気であるこどもたちに治療を提供して、支援するのみではなく、親ががん治療に励む中で、そのこどもたちを、支援の対象として、チームで取り組んできました。がん治療と子育てに悩む親とお話をして、親ががん診療を受ける中で、大切な家族の一員として、治療に参加しようとしているこどもたちを支援してきました。この取り組みは、我々がんセンターを大きく育ててくれた取り組みです。成人診療科と小児科の連携を強くし、医師、看護師、心理士、ソーシャルワーカーなど全ての職種の連携が必要で、これらを育てる力になっています。
![]() 現在の状況
現在の状況
小児科医3名、CLS3名の体制で診療をしています。そして、多職種で形成される、AYAこどもサポートチームがあります。外来では、特に晩期合併症や心の支援を目的として、長期に観察支援することを大切にした体制を組んでいます。子育て世代の支援も、CLSと小児科医師の協働で、多くの診療科、職種と連携しています。
![]() 未来に向けて
未来に向けて
小児がんは、治療成績の向上とともに、より晩期の合併症の少ない治療法の開発、そして難治性疾患の治療成績の改善への挑戦が続いています。成人がん施設の研究基盤をよりよく活用して、治験やゲノム医療に関しての臨床と基礎的研究の橋渡しをするような役割が望まれています。AYAがん診療でも、その特殊性の解明、そしてその世代に最適な支援を模索していく必要があります。患者さんと家族の徹底支援には、その家族の大切なこどもたちがもちろん含まれます。
世界的に優れているといわれる国内外のがんセンターには、優れた小児がん診療の仕組みがあります。当科は、その総合的な力をこどもたちに届け、逆に小児医療の力をがんセンターに届けるということを意義、目的として今後も歩んでいきます。そして小児科が、多くの人に笑顔を運ぶ役割を担えるように、成長していきたいと考えます。
部長 大川雄太
![]() 内分泌・代謝内科のあゆみ
内分泌・代謝内科のあゆみ
静岡がんセンターには、内分泌・代謝領域を専門とする常勤医師が長らく在籍していませんでした。糖尿病などの代謝疾患や甲状腺疾患などの内分泌疾患は有病率の高い疾患群であり、それらを抱えるがん患者さんは多くいらっしゃいます。適切ながん治療のため、がん治療と並行して内分泌・代謝領域の併存疾患の治療を行うべく、2021年4月から常勤1名、非常勤1名で現在の内分泌・代謝内科体制はスタートしました。内分泌・代謝疾患を有するがん患者さんが外科手術を受けられる際にも、術前から術後まで途切れなく専門的な介入を行うことで、より安全に手術を行うことが可能となりました。糖尿病ケトアシドーシスや副腎不全といった内分泌・代謝領域における緊急性の高い病態についても、即座に専門的対応が開始できるようになりました。下垂体や副腎疾患などの希少内分泌疾患の診断・鑑別においても、今まで行うことができなかった内分泌機能試験(負荷試験)などの専門的検査を行うことが可能となっています。
![]() 現在の状況
現在の状況
常勤医師着任から2年が経過し、外来通院患者さんや他診療科入院中の併診患者さんの数は増加しています。当科は主担当科として入院患者を受け持ってはいませんが、支持療法が必要な患者さんでは主担当科と密接に連携して入院中の診療にあたっています。がん腫や抗がん剤毎の特徴や副作用を踏まえて糖尿病の薬剤選択を行うことで、より安全で細やかな血糖コントロールを行うことが可能となっています。インスリンなどの自己注射手技獲得を必要とする治療については、外来でも導入できる体制を整え、より患者さんの負担の少ない診療を行えるように心がけています。分子標的薬や免疫チェックポイント阻害薬など、がん薬物療法の多様化とともに増えている内分泌・代謝領域の副作用や、膵全摘後の二次性糖尿病、小児がん治療後の内分泌障害などのがん治療後遺症についても、院内で総合的な診療を完結できるようになっています。
![]() 未来に向けて
未来に向けて
がん治療に伴って生じた内分泌・代謝領域の副作用や治療後遺症は、未だ根治が不可能な病態であり、生涯にわたる治療継続が必要です。糖尿病領域においては、より安全・確実で患者さんの負担の少ない治療を行えるよう、CGMなどの持続血糖モニタリングシステムやインスリンポンプ療法なども当院で行えるような体制を構築していきたいと考えています。多職種チームで良質な糖尿病生活指導を行えるよう、様々な職種で糖尿病療養指導士の育成を目指します。内分泌領域においては、副作用発現患者さんで早期診断・早期治療を行うことが求められます。リスクの高い治療を行う症例で、適切なスクリーニング・サーベイランスを行えるよう、院内マニュアル・ガイドラインの整備を進めていく予定です。
参与 安達 勇/緩和医療科部長 佐藤哲観
![]() 緩和医療科のあゆみ
緩和医療科のあゆみ
静岡がんセンターは静岡東部地域における県立のがん専門医療機関として、県内と隣接県のがん患者に対し、先進的がん医療を提供し、終末期に至るまで最良の医療を提供することを目的にスタートしました。特にがん緩和医療では、全人的医療の実践とQuality of Deathを大切にする体制を整えるため、緩和ケア病床の規模をどの程度にすべきかが討議されました。当時の静岡県東部・中部・西部地域の年間がん患者数から終末期を迎える率を勘案し、地域完結型緩和ケア病棟として運営するには最低50病床が必要で、50床の単一病棟とせずにacute palliative care unit として本棟4階に、terminal palliative care unitとして生活環境を重視する別棟が計画されましたが、およそ5カ月の準備期間での検討により機能的な区分はなくし、計50床のうち25床を本棟4 西に、25床を別棟に振り分けて、双方とも様々なニーズに対応することとなりました。20年間の緩和医療科の歩みを創設期、発展期、安定期に分けて振り返ります。
創設期(2002年9月開院時〜 2007年;安達勇部長):専任医師3名、看護師、臨床心理士などを含めたスタッフ50名でスタートしました。一般の診療科と同様に外来と病棟で、一般病棟では緩和ケアチームが中心となる体制を基本方針としました。全ての臨床現場で医師、看護師、臨床心理士、腫瘍精神科医師などによる多職種チーム医療で、がん患者らのQuality of Deathを実現できる体制としました。当初、人員不足から現場は多忙を極めましたが、病院全体の支援体制が徐々に確立されてくるに従い、ほぼ理想に近い緩和ケア体制が整いました。
開院当初から地域の緩和ケア連携を重視して様々な研究会や勉強会を次々と立ち上げて教育啓発活動を図るとともに、院内外からの研修受け入れ体制も整えました。院内各診療科、全国の医療機関、さらに中華人民共和国の研修生も受け入れました。
発展期(2008年8月から2017年;安達勇部長から大坂巌部長へ):専任医師も徐々に8名まで増え、緩和医療科外来を毎日設けて地域全体での緩和ケア提供体制が整ってきました。その結果、緩和ケア入院待機患者が増えてきた一方で、院内患者が緩和ケア病棟への転科に支障を来す弊害も生じました。がん対策基本法が施行されると全国各施設に緩和ケア病棟や緩和ケアチームが設立され、当科専従医師らの転勤や応募者の減少が生じ、さらに緩和医療科外来数を制限する状況にまでとなりましたが、病院内各診療科の協力を得て、緩和ケア全体の質を保つことができました。
安定期(2019年4月から現在;佐藤哲観部長):緩和診療科として特に不足していた神経ブロックなどを含めた鎮痛治療の専門家が加わり、また緩和ケア専従医師も徐々に増えて最大で計11 名となり、心理療法士3名、緩和ケア認定看護師やがん専門看護師らも増えて、より充実した緩和ケアを提供できるような体制となりました。各緩和ケア病棟と緩和医療科外来は、それぞれ複数医師による診療体制で、専従医師を中心とする緩和ケアチーム活動も活発になりました。
〈20年間の主な実績〉
1)緩和ケア病棟で看取った患者数:4西病棟:3,709人、別棟:4,068人、合計:7,777人
2)緩和医療科外来の実績:当初10名現在5 〜 10人程度(1日あたりの患者数)
3)緩和ケアチーム活動の実績:年間180件〜 580件(近年増加傾向)
4)主な神経ブロック施行実績(2016年度から):内臓神経ブロック70例、仙骨硬膜外エタノール注入法27例、上下腹神経叢ブロック9例、硬膜外ブロック110例、持続くも膜下鎮痛法5例など
5)研修実績:各診療科からの常時1 〜 2名のレジデントを受け入れ、院外からの研修を終えた医師らがそれぞれの地域で緩和ケア体制を拡充
6)学術会議・研究会などの開催実績
・全国学会:日本緩和医療学会第13回学術大会(2008年)
・地域内での研究会:地域緩和ケア検討会、静岡サイコオンコロジー研究会、静岡県東部緩和ケア研究会、緩和ケア地域連携カンファレンスなど
7)静岡県立静岡がんセンター緩和医療科ならではの治療法の開発
・μオピオイド注射薬とトラマドール注射薬の併用によるがん疼痛治療
・仙骨硬膜外エタノール注入法による難治性肛門部・会陰部痛の治療
![]() 現在の状況
現在の状況
2022年11月1日現在、常勤医師9名、参与(医師)1名、常勤公認心理士3名、非常勤公認心理士1名が、緩和ケア病棟(4階西病棟25床ならびに緩和ケア別棟25床)、緩和ケアチーム、緩和医療科外来の運営を担っています。2021年度の実績として、緩和ケア病棟への入棟患者は計 630人、緩和ケアチームへの新規介入依頼数は計580件、緩和医療科外来での診療患者延べ数は 1,097人緩和ケア病棟の病床稼働率は約90.8%で、入院患者さんの在宅復帰率は約7.1%、平均在院期間は約24.9日。心理療法士への心理サポート依頼件数は213例。緩和ケア病棟には緊急緩和ケア病床を備えています。
![]() 未来に向けて
未来に向けて
緩和医療・緩和ケアは、患者さんやご家族の「つらさ」に気付くことから始まります。コミュニケーションを大切にして気付きを得て、そのつらさをアセスメントして苦痛を和らげるための方策を多職種によって考え実践していきたいと考えています。緩和医療科は、昨今のコロナ禍のような危機的状況となっても患者の尊厳を最大限に守ることができるよう、日々の業務の実践や、院内外への情報発信、臨床研究を通したより良い治療法の開発、地域内の医療従事者や介護職の方々への緩和ケア教育と普及啓発活動に、より一層努力を重ねて、日本一さらには世界一の緩和医療・緩和ケアの提供を目指す所存です。
医長 村岡直穂
![]() 循環器内科のあゆみ
循環器内科のあゆみ
併存症として心血管系疾患をお持ちのがん患者さんに対応するため、当科はスタッフ2名の一般的な循環器内科に近い形で開設されました。がんセンターにしては珍しくカテ室を作り、近隣在住の方であれば緊急カテも受け入れてきましたし、当院のがん患者さんの数に比例して当科が併診する患者さんも増えました。ここ数年で腫瘍循環器という分野が認識されるようになり、2018年に第1回腫瘍循環器学会が立ち上がりましたが、当科はその前身である腫瘍循環器研究会の頃から積極的に参加しています。その後日本循環器学会総会にCardio-oncologyのセッションが新設され、2022年ESCのガイドラインでは初めてCardio oncologyという項目ができ、循環器側からがん治療を中止する基準を出すのではなく、がんの治療をできるだけ継続するために早期から循環器が介入しようという画期的な改訂がありました。当科は諸事情により2020年3月にカテ室を閉じ、支持療法部門に徹する形に体制が変わりましたが、私はこれを縮小とは思っておらず、腫瘍循環器科としてあるべき姿に近づいたと思っています。むしろ最近までカテをしていたおかげで当院では他のがんセンターにはない、心臓CT、心臓MRI、心PET、心筋シンチといった虚血や心筋症の診断ツールが充実しているため、がん治療の新規薬剤の治験も受けられますし、免疫チェックポイント阻害剤の副作用の一つである脳炎の診断から治療まで、ペースメーカーが入っている方でも院内で対応できます。
![]() 現在の状況
現在の状況
がん治療の世界がこの20年で目覚ましく発展しているのと同じように、循環器内科も心臓血管外科の世界も著しく進歩し、以前には考えられなかった手技、薬剤、デバイスもどんどん新しいものが出てきて症例も蓄積されてきています。これらを使いこなし急性期治療に精通している近隣の病院と密に連携が取れるようになりましたので、急性期を脱したら当院に戻ってきていただいてがん治療を再開できるようにつなぐこと、どんどん出てくる新しいがん治療に伴う心血管系の合併症に対応し、がんの治療をできるだけ中断しないで続けられるようにサポートしていくことが我々の仕事です。
![]() 未来に向けて
未来に向けて
がん治療専門医の考え方、一般的な循環器科の考え方、循環器の中でも腫瘍循環器的な考え方はそれぞれ違い、間に立つ当科では循環器の分野とがん治療の分野の両方の知識をアップデートしていかなければなりません。その中で、例えば「プロジェクト HOPE」のようながんゲノム医療によって偶然見つかる心血管系の遺伝子変異に対してどう対応するか、妊婦には禁忌とされる心保護薬を飲んでいるAYA世代のがんサバイバーの方の妊娠出産希望を叶えられるのかなど、当院だからこそ見えてくる課題を、当科から発信していき、がん治療に関わる全ての方々の未来に貢献できればと思います。
部長 倉井華子
![]() 感染症内科のあゆみ
感染症内科のあゆみ
静岡がんセンターは全国のがんセンターの中で最も早く感染症内科ができた病院です。2005 年より感染症フェロープログラムを作成し、20名以上の卒業生が全国のがん診療拠点病院をはじめとする多くの病院で感染症診療/対策の中心となり活躍しています。医師だけではなく、感染に携わる看護師(Infection control nurse: ICN)、細菌検査技師、薬剤師と共にチームで感染対策や抗菌薬適正使用の活動を日々進めています。また感染症症対策は院内だけの活動に留まらず地域との連携も重要です。地域の病院や診療所とのカンファレンスや感染対策支援も行い、県内の感染症診療/対策向上に向け日々取り組んでいます。
![]() 現在の状況
現在の状況
感染症内科の仕事は、他診療科からの臨床相談、感染対策、抗菌薬適正使用活動、職員および職員家族の健康管理、予防接種など多岐にわたります。
他診療科からは、発熱や炎症反応高値であるが熱源が不明な症例、術後感染症、発熱性好中球減少症、血液培養陽性例など様々な相談をいただきます。年間400−500例の相談がここ数年続いています。相談をいただくとカルテの隅々までチェックして情報を収集し、患者さんのベッドサイドで問診/診察を行い、一人一人の患者さんに最適な治療方針を提案します。予後改善とともに、がん治療に早期に復帰できること、抗菌薬の不適切な使用による耐性菌を防ぐことを目標に取り組んでいます。
感染対策はICNをはじめとしたチームで取り組んでいます。以前はメチシリン耐性黄色ブドウ球菌(MRSA)をはじめとした耐性菌、インフルエンザ、体液曝露対応が中心でしたが、2020 年からは新型コロナウイルス感染症(COVID-19)の対応が加わりました。年間1000件程度だった相談数が、現在は数を数えるのも困難なほど増え日々対応に追われています。患者さんや職員、職員家族を重症化させないこと、罹患を防ぐことを目的に、院内の指針作成、職員教育、ラウンド、陽性者の診療、ワクチン接種など未だ走り続ける日々が続いています。
抗菌薬適正使用活動とは、抗菌薬が必要な患者に適切な抗菌薬を使用すること、不必要に広域抗菌薬を使用しないことにより耐性菌出現を防ぐ活動です。毎日感染対策メンバーの薬剤師が緑膿菌やMRSAに効果のある広域抗菌が患者さんに処方されるのをチェックしています。薬剤選択や投与量/期間が適切か、事前の培養提出があるか、使用理由のカルテ記載があるかなど定められた評価項目に従い医師とともにカルテを確認し、主担当医師にフィードバックしています。 2019年より静注・内服すべての広域抗菌薬に介入を広げ、適正使用率も年々向上しています。
 |
 |
| 新型コロナウイルス感染症の感染拡大後は、病棟の一部をコロナ病床とし、感染者の入院対応を行いました |
![]() 未来に向けて
未来に向けて
COVID-19の影響で患者さんや医療従事者ともに感染症に対する意識が高まっています。感染症内科の仕事は予防から治療まで多岐にわたります。がんと同様、感染症にかからないために、感染したときの対応など幅広い情報発信を行っていきたいと思います。
部長 伏屋洋志
![]() リハビリテーション科のあゆみ
リハビリテーション科のあゆみ
リハビリテーション科は、開院当初からリハビリテーション科専門医・理学療法士・作業療法士・言語聴覚士が配属され、全国のがん専門医療機関で最初に診療科として独立して標榜されました。センター設立計画の段階から、当時伊豆市にあった慶應義塾大学月が瀬リハビリテーションセンターの木村彰男教授のご協力のもと、本邦がん専門病院初のリハビリテーション科を開設する構想があり、その縁で辻哲也医師(慶應義塾大学リハビリテーション医学教室現教授)が開院時の科部長として赴任しました。開院当時は「がんのリハビリテーション」という概念自体がほとんど知られていなかったのですが、当科はその先駆けとなるべく普及活動にも多くの力を注ぎました。2004年から一般財団法人ライフプランニングセンターと当科が連携して開催した、がんリハビリテーションセミナーがその一つです。当初は小規模のセミナーとして始まりましたが、その後は厚生労働省の委託を受けて発展し、現在の全国的な「がんのリハビリテーション研修」事業につながっています。これらの活動が実を結び、2010年の診療報酬改定で新たに設けられた「がん患者リハビリテーション料」の施設基準に、「がんのリハビリテーション研修」の参加が医師研修要件となるまでに至ります。また、臨床においても当科は院内のほぼ全ての診療科から依頼を受け、年間約2000人の入院・外来のがん患者さんにリハビリテーション医療を提供し、臨床に基づいた研究発表にも力を入れています。このように当科は、がんのリハビリテーションの普及、教育、臨床と研究においても国内の最先端にあると考えています。
![]() 現在の状況
現在の状況
常勤医師は1名ながら、療法士は理学療法士、作業療法士、言語聴覚士を合わせ20名程度が在籍しており、周術期、化学療法、放射線治療から緩和医療に至るがんの治療において生じる嚥下機能障害やリンパ浮腫を含めたあらゆる障害に対して十分なリハビリテーション治療を実践しています。最近では特に新しい試みとして、手術を予定する高齢の患者さんを、手術の前から看護部、歯科口腔外科、栄養科と当科の多職種で協働して支援する取り組みが始まっています。より早い段階から積極的なリハビリテーション指導を受けていただくことで、高侵襲の手術を受ける患者さんでも、合併症を抑え良好な身体機能で速やかに社会生活へ復帰できるようになることを目指しています
![]() 未来に向けて
未来に向けて
当科はこれまでがんのリハビリテーションの普及、教育に大きな役割を担い、実際にその重要性は現在では広く普及し、多くのがん拠点病院で実施されています。しかし、がん診療の進歩とともに、「がんと共存」する時代において、あらゆる障害に対応し社会復帰、家庭復帰を支援するがんのリハビリテーション診療はますます重要になってきています。当科は今後もがんのリハビリテーションの第一人者としての役割を全うしていきたいと思います。
部長 新里 馨
![]() 腫瘍精神科のあゆみ
腫瘍精神科のあゆみ
静岡がんセンターは全国トップクラスのがんセンターとして、がん治療と研究のみならず、多職種支援、支持療法においてもフロントランナーとして様々な支援を展開してきました。当科は常勤精神科医の確保が難しい時期もありましたが、「がんに伴う様々なメンタル不調を改善し、トップクラスのがん治療を全人的に支える」を目標に、8年程前、意を新たに腫瘍精神科チームとして結成されました。静がんスタイル先端せん妄治療の全国普及に努めたほか、登録精神腫瘍医の下、多職種チーム医療をサポートしてきました。
当科は、入院やがん治療に伴う不安抑うつ、不眠、せん妄に加え、精神疾患、認知症周辺症状にも対応するようになってきました。その経験から「転倒転落や院内事故を防ぎ、より安全な不眠せん妄の予防・治療」を目指して院内せん妄ガイドラインを改編し、東海地方各医師会の講習会を通して提供しています。また、日本医療安全学会IC部会委員として、Shared-Decision-Makingを目指した意思決定過程での医療者・患者家族の支援をしています。
![]() 現在の状況
現在の状況
当科は無床リエゾン精神科です。登録腫瘍精神科医1名がチームナース2名と共に、身体治療科や患者家族支援センターなどからの依頼に応じて適宜、入院・外来診療を行っています。手術や化学療法、放射線治療など、治療に伴う不穏やせん妄に対応することが多いのが当科の特徴です。その他、医師1名が緩和チーム専従精神科医として活動しています。
![]() 未来に向けて
未来に向けて
当科は当センター 10カ年計画に向けての取り組みのため、「静岡がんセンターは不眠せん妄ケアのメッカ、多部門協働プロジェクト」を目指し、日本サイコオンコロジー学会せん妄ガイドライン改訂委員会にも参加しています。入院中に留まらず、在宅医療でもせん妄は大きな問題です。院内に留まらず、地域医療・訪問看護にも提供できるような看護教育の機会創出を目指し、精神科リエゾンチーム結成に向けての準備に取り組んでいます。
10 〜 20年の長期的には、精神科リエゾンチームに児童精神科の専門家や認知症認定看護師などの協力を得て、院内外のナースが活用できる「静がんスタンダードの包括的メンタルケア」の教育機会を創出することが夢です。
部長 福田博之
![]() 脳神経内科のあゆみ
脳神経内科のあゆみ
脳神経内科は、三つの柱を中心に診療を行ってきました。第一に、がん患者さんの神経系合併症の診断と治療です。がんに伴う多発性脳梗塞(トルーソー症候群)、重症筋無力症、ランバート・イートン症候群など、がん患者における様々な疾患の診療です。第二に、神経疾患患者さんががんの治療を受ける際に、主担当科と協力して診療にあたってきました。高齢化とともに脳梗塞やパーキンソン病などの疾患を持つがん患者さん、特に全身麻酔下で手術を行う患者さんが増えており、安全な周術期の管理に貢献しています。第三に、脳神経内科医師が少ない静岡県東部地域における神経難病の診療です。16年前に当科で人工呼吸器を装着した筋萎縮性側索硬化症の患者さんは、現在も在宅療養を継続しています。パーキンソン病の診療や多発性硬化症、重症筋無力症、ギラン・バレー症候群などに対する血漿交換などの免疫治療も行ってきました。神経疾患の診療以外には、栄養サポートチームの一員として活動しています。がん患者さんの栄養管理の重要性が広く知られている中、当院で栄養サポートチームが発足したのは開院から8年も経過した2010年のことでした。腓骨神経麻痺(栄養不良によって脚が細くなったことで腓骨神経が圧迫され、足の筋肉が麻痺する病気)の発症率をチーム発足前後の各8年間について比較調査したところ、チーム発足後に62%も発症率が減少していることが分かり報告しました。チーム発足が遅れたことはとても残念でしたが、がん患者さんの栄養管理の重要性をあらためて知り、活動を続けています。
![]() 現在の状況
現在の状況
当科は開院以来、医師一人体制のため、診察、腰椎穿刺、神経生理検査(脳波、筋電図、神経伝導検査、各種誘発電位など)の実施・判読、血漿交換療法の管理、在宅人工呼吸器管理など、一人で多くの役割を担ってきました。看護スタッフをはじめ、医療機器管理室、リハビリテーション科、生理検査室、画像診断科などの多くのスタッフの協力があってこそ成り立っています。近年問題になっているのは、分子標的薬や免役チェックポイント阻害薬による免疫関連有害事象の増加です。これらの診断に対しても、画像診断、生理検査の果たす役割は大きく、今後も協力を得たいと考えています。
![]() 未来に向けて
未来に向けて
今後ますます高齢化が進む中で、がん診療と神経疾患診療いずれにおいても、脳神経内科の重要性は高まるばかりです。職員自体の高齢化にも対応しつつ、新しい時代のがん+神経疾患診療に向かって努力していきたいと思います。
静岡がんセンター・ファルマバレープロジェクト 20年のあゆみ
静岡がんセンター・ファルマバレープロジェクト 20年のあゆみ
- 静岡がんセンター・ファルマバレーセンター基本情報
- 病院の活動 総括
- 理想のがん医療
- 静岡県がんセンター基本計画1997年3月策定
- 重要資料_静岡県がんセンター基本構想
- ファルマバレープロジェクトの活動
- 事務局の活動
- マネジメントセンターの活動
- 疾病管理センターの活動
- 研究所の活動
- 病院の活動_ボランティア活動
- 病院の活動_薬剤師_各部門技師
- 病院の活動_看護部門
- 病院の活動_中央診療部門
- 病院の活動_診療支援部門
- 病院の活動_診療科
- 写真で見る静岡がんセンターとファルマバレープロジェクト
- 静岡県立静岡がんセンター局長
- 公益財団法人ふじのくに医療城下町推進機構理事長
- 静岡県立静岡がんセンター総長
- Ⅰ 20年のあゆみ
- 静岡県知事・静岡県立静岡がんセンター開設者
- 静岡がんセンターとファルマバレープロジェクトの写真